肛管癌 Canal cancer
肛管癌 Canal cancer百科
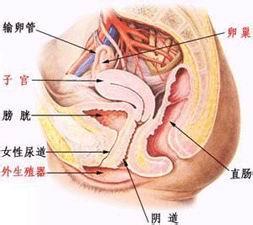
肛管位於大腸的末段,上界為齒線,下界為肛緣,長3~4cm.男性肛管前面緊貼尿道和前列腺,女性則為子宮和陰道;後面為尾骨,周圍有內、外括約肌圍繞.肛管癌真正病因尚未明瞭,但有研究表明它是多因素作用下多基因失控所致,以往註意到長期慢性刺激如肛瘺、濕疣和免疫性疾患(如Crohn病)與肛管癌發生有關.近年來發現人乳頭狀病毒(HPV)與它有密切關系,特別是HPV-16,50%~80%的肛管癌細胞中有HPV-16.
肛管癌 Canal cancer
肛管癌 Canal cancer病因
一、發病原因
肛管癌真正病因尚未明瞭,但有研究表明它是多因素作用下多基因失控所致,以往註意到長期慢性刺激如肛瘺、濕疣和免疫性疾患(如Crohn病)與肛管癌發生有關.近年來發現人乳頭狀病毒(HPV)與它有密切關系,特別是HPV-16,50%~80%的肛管癌細胞中有HPV-16.性行為異常也是肛管癌的高危因素,男性同性戀患者47%有肛管濕疣史,其肛管癌發病危險系數是正常配偶的12.4倍.女性患者中30%有肛交史.免疫抑制如腎移植術後患者,肛管癌的發病率要比正常人群高100倍.肛管癌也存在基因表達異常,67%的肛管癌可見p53基因突變,71%的肛管癌有癌基因C-myc的表達,且分佈異常.此外,也有人註意到吸煙也是肛管癌的重要誘因,有吸煙史的男、女性發病率分別是正常人的9.4倍和7.7倍.
二、發病機制
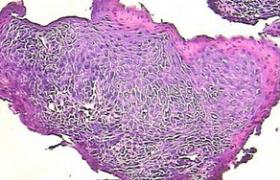
1.病理學肛管是內、外胚層交接之處,所以腫瘤組織學來源較為復雜.大致分為3大類:上皮細胞腫瘤(如鱗狀上皮癌、基底細胞癌、腺癌等)、非上皮細胞腫瘤(如肉瘤、淋巴瘤等)和惡性黑色素瘤.
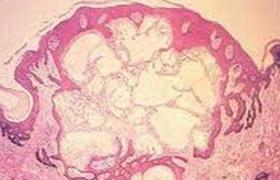
肛管癌以鱗狀細胞癌最多見,約占2/3以上.按細胞分化程度分高、中和低分化癌.少數為腺癌.至於肉瘤和淋巴瘤在肛管區少見.惡性黑色素瘤在肛管直腸腫瘤中不足1%.中山醫科大學腫瘤醫院統計肛管直腸腫瘤574例中,僅有4例黑色素瘤,占0.7%.但其惡性度極高,生長快,迅速轉移至區域淋巴結和其他臟器,預後甚差.
肛管癌擴散途徑主要是淋巴道轉移,而且主要是沿直腸上動脈向上方轉移至直腸旁淋巴結,匯成直腸上淋巴結,繼而轉移到腸系膜下動脈周圍.肛管癌亦可向側方淋巴轉移至髂內、髂總淋巴結.向下方轉移主要向前經過會陰及大腿內側部皮下組織到達腹股溝淺淋巴結,少數向後沿臀部外側經兩側髂嵴進入腹股溝淺淋巴結,最後均匯至腹股溝深淋巴結和髂外、髂總淋巴結.可見,腹股溝淋巴結轉移常可成為第1站淋巴結轉移,與直腸癌有所不同.其次,肛管癌局部擴散可侵入肛門括約肌、陰道後壁、會陰、前列腺和膀胱,造成肛管陰道瘺或肛管膀胱瘺,所以在行腹會陰聯合直腸切除術治療肛管癌時,會陰部切除范圍應較直腸癌手術時廣泛.肛管癌第3條擴散途徑是經血道至肝、肺、骨、腹膜等.
2.分期肛管癌臨床病理分期種類較多較雜,目前從國際抗癌協會(UICC)的TNM分類法(1997)應用最多.
分期標準:
T原發腫瘤
Tx原發腫瘤未能確定
T0無原發腫瘤
Tis原位癌
T1腫瘤最大徑≤2cm
T2腫瘤最大徑2cm
T3腫瘤最大徑5cm
T4腫瘤不論大小,但已經侵犯鄰近器官如陰道、尿道、膀胱(僅侵犯括約肌不屬於T4)
N區域淋巴結
Nx區域淋巴結未能確定
N0無區域淋巴結轉移
N1直腸周圍淋巴結轉移
N2單側髂內和(或)腹股溝淋巴結轉移
N3直腸周圍淋巴結和腹股溝淋巴結轉移,和(或)雙側髂內和(或)雙側腹股溝淋巴結轉移
M遠處轉移
Mx遠處轉移未能確定
M0無遠處轉移
M1有遠處轉移
肛管癌 Canal cancer
肛管癌 Canal cancer症状
一、癥狀
肛管癌早期癥狀不明顯,進展期的臨床表現類似直腸下段癌,主要有下列方面:
1、大便習慣改變排糞次數增加,常伴裡急後重或排便不盡感.
2、糞便性狀改變糞條變細或變形,常帶有黏液或膿血.
3、肛門疼痛肛門疼痛是肛管癌主要特征,初時肛門不適,逐漸加重以致持續疼痛,便後更明顯.
4、肛門瘙癢伴分泌物由於肛管癌分泌物刺激肛周皮膚,患者肛門瘙癢.分泌物伴腥臭味.
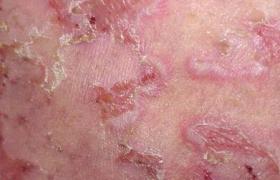
5、肛管內腫塊直腸指檢或用肛窺器檢查可見肛管內潰瘍型腫塊或息肉樣、蕈狀腫塊,也有呈浸潤型腫塊伴肛管縮窄.
6、腹股溝淋巴腫大肛管癌病者就診時常可及一側或雙側腹股溝淋巴結腫大,多個,質韌實,或帶有疼痛.
根據病史、臨床表現,診斷主要依據組織病理學和肛窺器檢查結果.
肛管癌 Canal cancer
肛管癌 Canal cancer检查
一、檢查
組織病理學檢查,肛管癌多為鱗狀細胞癌,少數為腺癌或惡性黑色素瘤.
1、肛門指診齒線附近可觸及腫塊,指套染有腥臭分泌物.
2、肛窺器檢查可見肛管內腫塊呈息肉樣、蕈狀或有潰瘍和浸潤,肛管縮窄.
二、鑒別
肛管癌的臨床表現易與肛瘺、息肉、肛裂、肛周膿腫、性病肉芽腫、肛管皮膚結核、肛周皮膚癌相混淆,應予鑒別.
1、直腸癌中下段直腸癌同樣以血便、大便習慣改變較頻、裡急後重等為主訴,有的腫瘤可侵犯齒狀線,造成臨床上難以區分直腸癌或肛管癌.但隻要註意到直腸癌肛門疼痛較少見或較韌,指檢或直腸時可以判定腫瘤中央位置在齒線上或下.另外,活檢直腸癌多數為腺癌.直腸腺癌較少有腹股溝淋巴結轉移,除非晚期,上行淋巴道堵塞才逆行至腹股溝淋巴結.一般直腸腺癌的預後較肛管癌為佳.
2、肛瘺臨床上多見,一般以肛旁膿腫開始,局部疼痛明顯,膿腫破潰後形成瘺,疼痛亦隨之減輕.肛瘺多數在肛管後正中處,並與齒狀線相連,肛管黏膜完整.有時形成硬結或條索狀.指檢時擠壓可見瘺口流出膿性分泌物,往往在坐浴和抗感染後癥狀好轉.肛瘺用探針檢查即可證實,如疑有癌變,則應活檢明確診斷.
3、肛周皮膚癌肛周皮膚癌常伴肛門不適、明顯瘙癢、肛門緣有小腫物並逐漸增大,生長緩慢、疼痛較輕,形成潰瘍後有腥臭分泌物,邊緣隆起外翻.活檢為分化較好的鱗狀細胞癌,角化多,惡性度低,不易發生轉移,放射治療效果良好.檢查時隻要細心觀察,可見腫瘤中心點是在肛門緣以下.盡管已發生潰瘍,腹股溝淋巴結轉移也不多.
4、惡性黑色素瘤該腫瘤在肛管處少見,典型的黑色素外觀似血栓性內痔,但觸診為硬性結節,偶有壓痛.表面有色素及潰瘍,診斷不難.值得註意的是,半數黑色素瘤可無色素而致誤診.活檢可確診.
肛管癌 Canal cancer预防
一、預防
肛管直腸癌到目前病因尚不明瞭,因此,防治措施都屬被動.但通過多年的腫瘤防治實踐,總結出瞭一些經驗.
①治療與癌有關的疾病:如直腸息肉、潰瘍性腸炎、克隆氏病、血吸蟲病、肛瘺、肛竇炎等,且要行根治術.
②合理調整飲食結構:飲食要多樣化,避免高脂肪、高蛋白、低纖維素食譜,少食用刺激性食物,保持大便通暢,防止大便秘結.
③開展普查:開展普查,爭取做到早發現、早治療.對相類疾病要明確診斷,積極治療,以免誤診和漏診.
除早發現、早診斷外,對可疑為肛管直腸癌的患者,必須采用適當的方法,才能除外或確診.
①肛門指診:即把手套套到手指上,伸入肛門內繞肛門及直腸下段觸摸,發現有腫物時,要仔細判定該腫物質地、光滑度、活動度、邊緣及形狀,指套上膿血有無,色澤如何;同時要估計其距肛門的距離.
②纖維結腸鏡檢查:用纖維結腸鏡可看到全結腸的情況,能迅速找到腫物的位置、大小、浸潤情況,並可取局部活體組織,以做病理切片.該方法是診斷肛門直腸癌最有效、最準確的方法.
③X線檢查:多用氣鋇灌腸檢查,具有重要的價值.
④大便潛血試驗:可發現糞便中的潛血,也是早期診斷的重要方法.
⑤癌胚抗原(CEA)測定:可作為重要參考.
⑥病史:詳細瞭解患者病史,有助於明確診斷.
二、護理
預後影響肛管癌預後的因素主要是腫瘤的分期,尤其是腫瘤浸潤的深度對5年生存率有極大影響.T1、T2者5年生存率可達70%~100%,而T3、T4者隻有10%~40%,腫瘤若侵犯肌肉或括約肌外軟組織,術後復發率高達60%以上.區域淋巴結轉移更是預後的不良因素,特別是腹股溝淋巴結與原發瘤同時發現,預後不良.遠處轉移顯示癌瘤已進入晚期,多見於肝、肺、骨骼、大腦等.
腫瘤的分化程度與預後有關,分化好的無區域淋巴結轉移者,5年生存率達75%;分化差又有區域淋巴結轉移者僅為24%.組織學類型與預後亦明顯相關,肛管癌大多是鱗狀細胞癌,預後比腺癌、黑色素瘤好,後者術後多在1.5年內死亡,Brady(1995)匯總1980~1990年6個資料,共計231例肛管直腸黑色素瘤,術後平均生存12~18.6月.肛管黑色素瘤對放化療均敏感,應首先行Miles術,Brady報告71例肛管直腸黑色素瘤經腹會陰切除術後5年生存率為27%.
綜合治療比單一治療者預後好,國外聯合放化療為主的綜合治療後病人5年生存率提高到65%~80%,而單純手術治療僅45%~70%,綜合治療局部復發率比單純手術治療低20%左右.