麻風性角膜病變
麻風性角膜病變百科
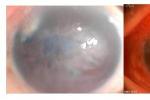
25%的麻風病人可以引起麻風性角膜炎(leprotickeratitis),患者不僅失去觸摸的感覺,還喪失視力,是一個不可逆的雙重悲劇,給患者及其傢屬帶來極大的痛苦.麻風(leprosy)是由麻風分枝桿菌引起的一種極為慢性具較低傳染性的疾病.主要累及皮膚及外周神經,嚴重者可致容貌毀損和肢體畸殘.麻風除侵及皮膚及外周神經引起麻風結節病變外,還可侵犯體內各臟器及組織,眼也是最常受累的器官.
麻風性角膜病變
麻風性角膜病變病因
(一)發病原因
麻風分枝桿菌(Mycobacteriumleprae)是麻風病的病原菌,其形態,染色與結核桿菌相似,是一種典型的胞內菌,病人滲出物標本中可見有大量麻風桿菌存在的細胞,稱為麻風細胞.
(二)發病機制
1.原發性角膜病變麻風分枝桿菌直接通過上皮或角膜血管侵入角膜,局部繁殖發病或通過抗原-抗體變態反應而發病,主要表現為角膜基質炎.
2.繼發性角膜病變麻風分枝桿菌通過血液感染眼和面部,造成面神經的顳顴支和三叉神經的表面支受損,使眼瞼位置異常,正常瞬目反應消失,導致暴露性角膜炎,麻痹性角膜炎及幹眼癥發生.
麻風性角膜病變
麻風性角膜病變症状
一、癥狀
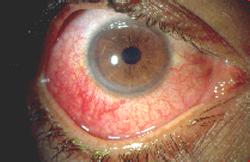
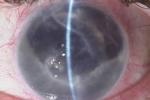
1、梅毒性:先天性梅毒引起者,發病年齡多為5~20歲的青少年.兩眼同時或先後發病,並伴有耳聾、上門牙下緣缺損、鞍鼻等特征,後二者和角膜改變構成;血清康華氏反應陽性.後天梅毒引起者少見.眼部病變一開始,即有明顯的刺激癥狀.從角膜周邊部開始發生浸潤,逐漸向中央區擴展,最後在角膜中心區會合.角膜基質因浸潤、水腫、呈灰白色霧狀混濁,失去原有的光澤.睫狀充血或混合充血明顯.隨著角膜病變的發展,可見新生的深層血管呈毛刷狀從角膜緣四周侵入角膜基質,逐漸伸向角膜中央,使角膜變成暗紅色磨砂玻璃樣混濁.一般兩周後浸潤可擴展到全部角膜,約1個月炎癥達高峰;同時佈滿新生血管.此病總是伴有虹膜睫狀體炎.恢復期,睫狀充血減輕,炎癥漸消退.角膜混濁的吸收,也從周邊部開始;炎癥消退後角膜光澤恢復正常.最終,在角膜中央區遺留下不同程度的瘢痕,影響視力;如瘢痕致密或變成扁平角膜時,可嚴重影響視力.角膜新生血管逐漸變細萎縮.多年後,在角膜深層留下極細的灰白色絲狀影子血管,成為本病永存的特殊標志.有的病例因並發虹睫狀體炎,可導致繼發性青光眼.
2、結核性:多單眼發病.在角膜基質中、後層發生浸潤.初期靠近角膜緣,後漸向角膜中央發展.浸潤性混濁多呈結節狀或團塊狀.其數目不定,多局限於一定區域,不像梅毒性的全面蔓延.在炎癥浸潤的同時,出現新生血管,其分佈也呈區域性,由少增多,並在結節狀混濁的周圍呈絲球狀盤繞.病程經過緩慢,可成年累月反復加重,最後大部角膜受累.愈後留下較厚的、濃淡不一的瘢痕,視力可嚴重受到影響.
麻風性角膜病變
麻風性角膜病變检查
一、檢查
除根據特征性的眼部診斷,還可從其他一些先天性梅毒的體征如馬鞍鼻,Hutchinson氏齒及血清康華氏反應陽性得到證實.
二、鑒別
與泡性角膜炎、細菌性角膜炎以及各種病毒性角膜炎鑒別.
麻風性角膜病變预防
一、預防
日常生活中人們應該註意勞動防護,一旦出現眼部外傷,必需立刻去醫院,由專業人員處理.同時切忌使用不潔眼藥水,因綠膿桿菌可污染並存活於多種眼藥水中,如狄奧寧、地卡因、可的松,甚至於磺胺、青黴素、熒光素液內,故在角膜損傷時使用存放數天後的眼藥水,特別熒光素液檢查是危險的.