右心室雙出口
右心室雙出口百科
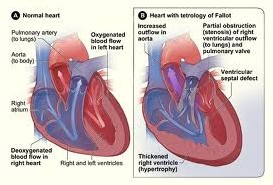
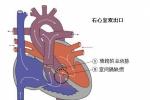
右心室雙出口的涵義為主動脈和肺動脈均起源於右心室,或一根大動脈和另一根大動脈的大部分起源於右心室,室間隔缺損為左心室的唯一出口.心室間隔缺損通常比主動脈口徑大,僅10%的病例心室間隔缺損的口徑比主動脈開口小,心室間隔缺損約60%位於主動脈瓣下方,30%位於肺動脈瓣下方,少數病例心室間隔缺損的位置在主動脈和肺動脈開口下方的中間部位,極少數病例心室間隔缺損位於心室間隔的中下部與大動脈開口相距較遠.
右心室雙出口
右心室雙出口病因
右心室雙出口的血流動力學變化主要取決於室間隔缺損的位置和大小,以及是否合並肺動脈狹窄及其程度,在室間隔缺損位於主動脈瓣下而無肺動脈狹窄時,左心室血流大部分經缺損直接進入主動脈,而右心室血液主要進入肺動脈,肺血流量增多,臨床與單純性室間隔缺損合並肺肺動脈高壓相似,在室間隔缺損位於肺動脈瓣下而無肺動脈狹窄時,左心室血液主要經缺損直接進入肺動脈,而右心室血液主要進入主動脈,臨床與完全性大動脈錯位合並室間隔缺損相似,有肺充血和嚴重紫紺,室間隔缺損大,左心室排血無阻礙,左,右心室內壓力相等,室間隔缺損小,左心室排血受阻,左,右心室間存在壓力階差,左心室壓力高於右心室,無論室間隔缺損位置和大小,若有肺動脈狹窄時,臨床類似嚴重的法樂四聯癥,有肺缺血和嚴重紫紺.

右心室雙出口
右心室雙出口症状
右心室雙出口臨床表現多樣,視病變類型,心室間隔缺損的大小及其與主動脈,肺動脈的關系,通過心室間隔缺損,左心室血流方向,肺循環血流量以及是否伴有其他心臟畸形而異,但不論病變屬於何種類型,病兒在出生後早期(平均2個月,變動范圍1天~4歲)即呈現癥狀,最常見的是紫紺和充血性心力衰竭,病情嚴重的新生兒未經治療常早期死亡,出生後2個月以內施行根治術,手術死亡率曾高達50%,因此常需先施行姑息性手術,如肺動脈環紮術或體肺循環分流術以延長生命,近年來2歲左右幼兒根治術的手術死亡率已降至10%左右,胸部X線檢查,心電圖檢查和心導管檢查按不同類型的病變頗多變異,切面超聲心動圖和心臟血管造影電影攝影是最可靠的診斷方法,兩者均能顯示主動脈前移與肺動脈共同起源於右心室,二尖瓣前瓣葉基部與主動脈半月瓣之間不連接,並可顯示主動脈,肺動脈開口的互相位置,心室間隔缺損的位置及大小,以及合並心臟畸形如肺動脈口狹窄,二尖瓣前葉裂缺等.
(一)右心室雙出口,房室一致,右位主動脈伴主動脈瓣下室間隔缺損不伴肺動脈狹窄為最常見類型,臨床表現與大型室間隔缺損伴肺動脈高壓相似,常呈現肺血流量增多而引致的反復呼吸道感染,肺炎,發育遲緩和心功能不全,胸片:顯示心影增大和肺充血,心電圖檢查:右心室肥大,常見室內傳導阻滯,右心導管檢查:左,右心室壓力及主,肺動脈壓力相似為其特征,肺血管阻力增高,因左室射血經室間隔缺損入右心室及主動脈故動脈血氧飽和度增高,選擇性右心室造影:可見主,肺動脈同時顯影.
(二)右心室雙出口,房室一致,右位主動脈,主動脈瓣下室間隔缺損,伴肺動脈狹窄臨床表現與嚴重的法樂四聯癥相似,有紫紺,蹲踞,杵狀指(趾)和缺氧性發作,胸片:顯示肺缺血,心電圖檢查:左,右心房,右心室肥大,右心導管檢查:其特征為因左心室射血經室間隔缺損到右心室後再入主動脈,故右心室血氧飽和度高於右心房,選擇性右心室造影:見右心室,主動脈,肺動脈同時顯影,並見右心室漏鬥部及/或肺動脈狹窄.
(三)右心室雙出口,房室一致,右位主動脈伴肺動脈瓣下室間隔缺損,有或無肺動脈狹窄臨床表現在嬰兒期就出現紫紺,呼吸困難及充血性心力衰竭,生長發育遲緩,杵狀指(趾),胸片:顯示肺充血和心影擴大,心電圖檢查:軸心右偏,右心室肥大,右心導管檢查:左,右心室壓力與主,肺動脈壓力相似,右心房,右心室及肺動脈血氧飽和度遞增,選擇性右心室造影:右心室,主動脈,肺動脈同時顯影.
(四)右心室雙出口,房室一致伴兩根大動脈開口相關的室間隔缺損主動脈與肺動脈開口並例,室間隔缺損較大,位於兩根大動脈開口之下,臨床表現與主動脈瓣下室間隔缺損相似,分流量大,輕度紫紺或心力衰竭,胸片:顯示肺血流量增多,心影擴大,心電圖檢查:雙心室肥大,右心導管檢查:右心室壓力與體循環動脈壓力相似,右心室內血氧飽和度增高,選擇性右心室造影:主動脈與肺動脈同時顯影,室間隔缺損位於兩根大動脈之下.
(五)右心室雙出口,房室一致伴與兩根大動脈開口無關的室間隔缺損主動脈和肺動脈開口並例,室間隔缺損位於圓錐下,三尖瓣隔瓣下的房室共同通道型或位於心尖部肉柱間,臨床表現為大型室間隔缺損及肺動脈高壓的癥狀,胸片:肺充血,心影增大,心電圖檢查:左,右心室肥大,右心導管檢查:右心室血氧飽和度增高,選擇性右心室造影:顯示兩根大動脈同時顯影和顯示室間隔缺損的位置.
(六)右心室雙出口,房室不一致,常伴肺動脈狹窄和右位心,室間隔缺損多位於肺動脈瓣下方臨床表現為在嬰兒期即出現紫紺,缺氧,胸片:顯示心臟與內臟正位或逆位,心電圖檢查:左,右心室肥大,右心導管檢查及右心室造影:左,右心室壓力相似,導管不易插入肺動脈,但肺動脈血氧飽和度增高而壓力降低,造影見兩根大動脈起源於右心室,室間隔缺損位於室上嵴下方,有肺動脈瓣狹窄.
病理改變
右心室雙出口的血流動力學變化主要取決於室間隔缺損的位置和大小,以及是否合並肺動脈狹窄及其程度,在室間隔缺損位於主動脈瓣下而無肺動脈狹窄時,左心室血流大部分經缺損直接進入主動脈,而右心室血液主要進入肺動脈,肺血流量增多,臨床與單純性室間隔缺損合並肺肺動脈高壓相似,在室間隔缺損位於肺動脈瓣下而無肺動脈狹窄時,左心室血液主要經缺損直接進入肺動脈,而右心室血液主要進入主動脈,臨床與完全性大動脈錯位合並室間隔缺損相似,有肺充血和嚴重紫紺,室間隔缺損大,左心室排血無阻礙,左,右心室內壓力相等,室間隔缺損小,左心室排血受阻,左,右心室間存在壓力階差,左心室壓力高於右心室,無論室間隔缺損位置和大小,若有肺動脈狹窄時,臨床類似嚴重的法樂四聯癥,有肺缺血和嚴重紫紺.
右心室雙出口分型方法很多Lev,Kirklin等從外科治療觀點,根據室間隔缺損解剖位置與動脈幹的關系分型如下:
⑴主動脈瓣下室間隔缺損;⑵肺動脈瓣下室間隔缺損;⑶與兩大動脈開口相關的室間隔缺損;⑷與兩大動脈開口無關的室間隔缺損.
I右室雙出口,房室關系一致
1.主動脈瓣下室間隔缺損
伴肺動脈狹窄;
無肺動脈狹窄.
2.肺動脈瓣下室間隔缺損
伴肺動脈狹窄;
無肺動脈狹窄.
3.與兩大動脈開口相關的室間隔缺損
伴肺動脈狹窄
動脈狹窄
4.與兩大動脈開口無關的室間隔缺損
伴肺動脈狹窄;
無肺動脈狹窄.
Ⅱ右室雙出口,房室關系不一致
1.主動脈瓣下室間隔缺損
無或有肺動脈狹窄.
2.肺動脈瓣下室間隔缺損
無或有肺動脈狹窄.
3.與兩大動脈開口相關的室間隔缺損
無或有肺動脈狹窄
4.與兩大動脈開口無關的室間隔缺損
無或有肺動脈狹窄.
Ⅲ其他復雜類型
伴有完全性肺靜脈異位引流,完全性共同房室通道,二尖瓣閉鎖或狹窄,主動脈狹窄或發育不全.
右心室雙出口
右心室雙出口检查
1.病史
臨床表現取決於主動脈和肺動脈開口與室間隔缺損之間的關系,註意有無肺動脈狹窄,有漏鬥部及肺動脈狹窄者,類似法洛四聯癥,可有缺氧性昏厥,蹲踞及杵狀指趾,無肺動脈狹窄者肺血增多,易發生肺動脈高壓,類似巨大室間隔缺損.
2.體檢
心前區隆起,胸骨左緣3,4肋間粗糙收縮期雜音,伴震顫,肺動脈第二音減輕或消失.
3.心電圖
無肺動脈狹窄者,有右心室肥厚,也可有左心室肥厚,P-R間期延長,常見室內傳導阻滯,伴有肺動脈狹窄者,有右房肥大和右心室肥厚及室內傳導阻滯,也可有左心室肥厚,P-R間期延長.
4.X線檢查
一般有心影增大,左第4弓延長,有肺動脈狹窄者,肺血流量減少與法洛四聯癥相似,無肺動脈狹窄者,肺血流量增多,類似巨大室間隔缺損合並肺動脈高壓.
5.心導管檢查和右心導管造影
無肺動脈狹窄者,左,右心室壓力相等,但室間隔缺損小者,左心室壓力較右心室和肺動脈壓力高,有肺動脈狹窄者,肺動脈壓力降低,右心室血氧飽和度高於右心房,右心室造影主,肺動脈同時顯影.
6.超聲心動圖
示主動脈,肺動脈均起源於右心室,或1支大動脈起自右心室,另1支大動脈90%起源自右心室,主動脈與肺動脈在同一平面,主動脈瓣和二尖瓣無纖維連接.
右心室雙出口预防
右心室雙出口手術治療死亡率仍較高,主要問題是由於嚴重的肺血管阻塞性病變,肺動脈狹窄解除不滿意,以及有嚴重血流動力學影響的合並畸形,未能得到滿意的糾正或糾正不善,和並發完全性房室傳導阻滯等因素所致的低心排綜合征,故認為在右心室雙出口病人的肺血管阻力超過800dyn,S,cm-5和肺循環血流與體循環血流的比較少於1∶3,以及在肺動脈狹窄病人,在手術結束時測定右心室壓力與左心室壓力之比,若二者壓力之比大於0.75,則手術死亡率高,常見的死亡原因為心力衰竭,低心排綜合征,出血性肺水腫,心律失常,完全性房室傳導阻滯,呼吸衰竭和感染等.