腹膜轉移癌 轉移性腹膜腫瘤
腹膜轉移癌 轉移性腹膜腫瘤百科
腹膜轉移癌(peritonealmetastaticcarcinoma)臨床多見,是癌細胞經血路腹膜轉移或腹膜直接種植生長所致.多繼發於腹腔內肝、胃、結腸、胰腺和卵巢、子宮的癌腫和腹膜後的惡性腫瘤,也可繼發於肺、腦、骨骼、鼻咽部的腫瘤以及皮膚黑色素瘤等.
腹膜轉移癌 轉移性腹膜腫瘤
腹膜轉移癌 轉移性腹膜腫瘤病因
(一)發病原因
主要發病部位是腹腔內器官,以卵巢癌和胰腺癌最多,其次為胃,子宮,結腸及淋巴系統,腹膜外的肺癌和乳腺癌亦可轉移到腹膜,30%的白血病病人可有腹膜累及,腹腔內遊離癌細胞和殘餘微小病灶的存在,是腹腔內惡性腫瘤術後復發和腹膜轉移的關鍵因素,它具有極強的再生能力,極易種植於手術解剖損傷的腹膜表面,裸露的間皮下結締組織上,從而引起術後局部復發和轉移,腹腔內遊離細胞的來源有:
1.腫瘤細胞浸透腹腔臟器漿膜,直接落入腹腔,其陽性率與腫瘤生物學特性和漿膜浸潤面積成正比.
2.術中未能妥善隔離,落入胃腸腔內的癌細胞隨胃腸液經殘端流入腹腔.
3.手術區域被切斷的血管淋巴管內癌栓隨血流和淋巴液流入腹腔.
腹腔內殘存微小病灶包括:無法徹底手術切除的微小癌灶;腹腔內癌細胞被手術區域內纖維素樣物凝固後形成保護層,使之不易被免疫細胞吞噬,形成殘存小癌灶,加之因手術和麻醉等打擊,機體免疫力下降,癌細胞增殖,形成腫塊,最終導致腹腔局部區域復發和轉移.
另外,在臨床有時可出現來源不明的腹腔轉移腫瘤,雖經各種檢查,仍難以明確原發病灶.
(二)發病機制
腹腔轉移性腫瘤可繼發於全身多種器官和系統的不同組織,其常見的轉移方式為:腹腔外或腹腔內臟器的腫瘤經血運轉移,經淋巴轉移;腹腔內臟器,腹壁的腫瘤直接種植,浸潤轉移,其中,腹腔鏡手術或剖腹探查,腫瘤切除手術導致種植是臨床中較多見且重要的轉移方式.
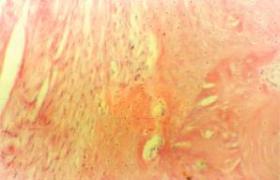
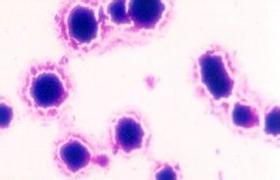
腹膜轉移癌75%以上是轉移性腺癌(圖1),腹腔臟器的癌瘤累及漿膜後,瘤細胞脫落,彌漫種植於腹膜,大網膜或腸系膜的表面,生長繁殖,被腹膜的結締組織所包繞,形成大小不等的轉移性結節,結節可呈米粒狀,結節狀,腹膜轉移瘤常引起血性腹水及臟器的廣泛粘連,導致病人死亡.
腹膜轉移癌 轉移性腹膜腫瘤
腹膜轉移癌 轉移性腹膜腫瘤症状
1.腹脹及腹水腹水為腹腔轉移性腫瘤最常見且較早出現的臨床癥狀,腹水量常不大,與肝硬化,結核性腹膜炎,腎病病人大量腹水所致之嚴重腹脹有所不同,但若同時伴有門靜脈轉移或肝轉移肝衰,則也可表現為大量腹水,體檢可發現移動性濁音,腹水常為無色或淡黃色微混液體,若伴腫瘤壞死出血,則可為血性,為滲出液,蛋白含量較高,腹水病理檢查可發現腫瘤細胞.
2.腹部包塊腹腔轉移腫瘤所致的腹部包塊常為多發性,可位於腹部各區,常有一定的活動度,其活動度因腫瘤所在腹膜不同部位而異,腫塊質地因腫瘤病理性質而異,有時腫瘤侵及腹壁可表現為腹壁固定性包塊,質地常較硬,壓痛明顯.
3.消化系統癥狀常表現為食欲不振,有時伴惡心,嘔吐,腹痛及腹瀉,若腫瘤侵及肝臟或膽管,可有黃疸,當腫塊壓迫胃腸道或因腫塊致腸扭轉,腸套疊時,則可出現腸梗阻的痛,嘔,脹,閉癥狀,部分病人因急性腸梗阻手術而明確診斷.
4.全身癥狀常表現為乏力,消瘦,貧血,惡病質.
5.原發疾病癥狀因不同組織,器官來源和不同病理類型而不同,如胃癌病人可出現上消化道出血,幽門梗阻;肝癌病人可出現黃疸,肝衰,門脈高壓表現;而腹腔外臟器的腹膜轉移腫瘤常以原發病灶的表現為主,甚至將較明顯的腹腔轉移癥狀誤認為原發腫瘤晚期的表現而放棄治療,極少數病人則明確為腹腔轉移腫瘤或屍檢時發現腹腔轉移而無法確定原發病灶的來源.
腹膜轉移癌 轉移性腹膜腫瘤
腹膜轉移癌 轉移性腹膜腫瘤检查
實驗室檢查
本病的一般化驗常表現為原發腫瘤的特點,如肝癌病人可有AFP升高,結直腸癌病人可有CEA升高,伴消化道出血時大便潛血為陽性,部分病例可有貧血,來源於婦產科的腫瘤則有內分泌的異常等.
1.細胞學檢查經腹腔穿刺抽吸腹水進行細胞學檢查,其檢查陽性率50%~80%,以下3點可以提高腹水癌細胞檢出率:①多次反復查找;②抽取足量的腹水,至少500ml;③抽取腹水前讓病人多次翻身,使沉淀的癌細胞更易抽出.
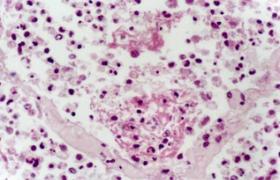
2.活檢腹膜鏡直視下活組織病理檢查是目前最準確的檢查方法.
3.血常規及血漿蛋白可有紅細胞,血紅蛋白減少及血漿白蛋白降低.
4.腹水檢查腹腔穿刺腹水檢查是最簡單,迅速,方便,損傷較少的臨床檢查方法,對臨床懷疑腹腔轉移腫瘤的病人可反復進行,通過對腹水脫落細胞的檢查明確診斷,並可根據腫瘤病理類型的特點追尋原發病灶.
總之,活組織檢查是診斷本病的最可靠方法,活組織標本可經腹腔穿刺,腹腔鏡或剖腹探查獲得,僅僅為取得活組織而進行的診斷性剖腹探查應用較少,而大多數活組織標本的取得是在治療性手術中進行的.
影像學檢查
1.B超檢查
(1)腹水:常見腹水和腹腔臟器粘連,聲像顯示腹腔內遊離無回聲區,腸管粘連成團附於後腹部.
(2)腹膜不規則增厚:聲像圖可見增厚的腹膜呈高回聲的帶狀改變,形態常不規則.
(3)腹腔內腫瘤結節:腹腔內腫瘤結節常合並有腹水而顯示清晰,多見於右側腹壁及盆腔壁,也可位於上腹正中,結節與腹壁分界不清,向腹壁內突出,不合並腹水者可見實性,囊性或混合性腫塊回聲,部分腫瘤可見原發腫瘤聲像表現及腹腔內腸系膜多個淋巴結腫大.
2.CT掃描
可示轉移癌的部位,大小,性質及腹水等情況,在本病診斷中有較大的價值,可以定位,並瞭解腫塊的數量,質地,血管供應,並有助於發現原發病灶.
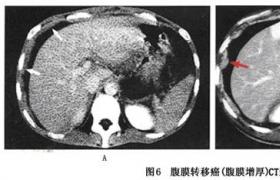
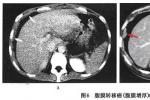
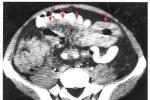
腹膜轉移性腫瘤的CT表現為:腹水,壁腹膜增厚,腸系膜及大網膜污垢狀,結節狀,餅狀及腫塊狀改變,腹腔內囊性占位改變,小腸管壁增厚及小腸移位,多位作者認為CT可為腹膜轉移性腫瘤的首選檢查方法.
(1)腹水:為腹腔臟器間均勻水樣密度影(圖5A),少量腹水聚集在肝腎隱窩或肝外側緣,大量腹水時,圍繞整個腹腔臟器,並可進入小網膜囊內.
(2)腹膜不規則增厚:正常情況下,CT一般不顯示前壁腹膜,後壁腹膜僅表現鉛筆描繪樣的細線狀,但腹腔轉移性腫瘤增厚的腹膜可呈寬帶狀,結節狀或塊狀,以寬帶狀為多,其次為結節狀,這可能與腫瘤細胞多數性種植後,生長融合過程有關,寬帶狀瘤灶可能是結節融合的表現,在部位上,以右側腹壁多見,其次為左側腹壁和前腹壁.
(3)腸系膜及大網膜改變:
①污垢狀改變:正常時均勻脂肪密度的腸系膜或大網膜內出現區域性多數細小的點狀,短條狀的污垢樣密度影.
②結節狀改變:脂肪密度的腸系膜或大網膜內見結節狀軟組織密度影.
③餅狀大網膜或腸系膜:大網膜或腸系膜失去脂肪密度,而被餅狀軟組織密度影所取代.
以上三種表現可同時存在,細點污垢狀的大網膜或腸系膜可增大為結節狀,再融合成餅狀.
(4)腹腔內多囊或單囊性占位改變:表現為腹腔內多發或單發囊狀改變,囊壁薄,囊內呈水樣密度,有占位效應,這一點可與單純性腹水鑒別.
(5)小腸系膜緣管壁增厚:表現為小腸管壁增厚,以系膜緣為著,累及部分或大部分腸管壁.腹膜腔轉移性腫瘤的診斷,需結合患者原發病史及典型的CT表現,並且要與腹膜腔結核和腹膜腔原發性腫瘤作鑒別,因為三者的CT征象有很大部分的重疊.
3.MRI腹膜轉移癌可以表現為沿腸系膜表面直接擴散,腹膜腔內種植,血行轉移以及淋巴轉移,增強加脂肪抑制可以顯示塊狀的腹膜轉移病灶明顯強化,邊界一般不光整,腹膜腔內種植轉移病灶表現為多發散在分佈的小結節強化灶.
4.X線檢查用於本病的診斷,可進行胃腸道的鋇餐和鋇劑灌腸,部分病人可見到胃腸道受壓和移位等間接征象,若為原發於胃腸道的腫瘤則可發現原發病變,選擇性動脈造影有時可見到腫瘤的新生血管,但無診斷本病的特殊征象,B超對腹部檢查常有陽性發現,可顯示多個實質性腫塊,偶有囊性變,同時可見腹水,必要時可在B超引導下行細針穿刺活檢以明確診斷及病理類型.
5.腹腔鏡檢查對診斷不明的腹部腫塊伴有明顯的腹水患者,可用腹腔鏡進行檢查,吸去腹水後常見到壁層和臟腹膜有多個腫塊或結節,借助腹腔鏡行結節或腫塊活檢,是明確腹腔內腫瘤轉移診斷的非常的有效方法.
腹膜轉移癌 轉移性腹膜腫瘤预防
腹腔轉移性腫瘤的預防主要靠外科手術,腹腔鏡手術中嚴格按照外科無瘤技術的要求進行操作來預防,同時可應用持續腹腔內熱灌註化療,而對於來源於腹腔臟器以外的腫瘤,則在臨床檢查中要減少擠壓,防止血行和經淋巴轉移,尤其是在B超,CT等引導下的有創性穿刺檢查及內鏡檢查中需掌握適應證,輕柔操作,防止醫源性轉移,當然,各類腫瘤病人的早期診斷和早期處理才是最重要的預防手段.