小兒肝性腦病
小兒肝性腦病百科
肝性腦病(hepaticencephalopathy)又稱肝性昏迷(hepaticcoma)或肝腦綜合征,是由嚴重的急、慢性肝病引起的,以代謝紊亂為基礎,伴有復雜的神經精神癥狀的綜合征,其發生和發展常標志著肝衰竭,病死率很高.肝性腦病包括肝性昏迷先兆,肝性昏迷和慢性間隙性肝性腦病.各種原因的急、慢性肝病均可伴發肝性腦病.
小兒肝性腦病
小兒肝性腦病病因
根據肝臟原發病不同,肝性腦病的臨床表現多種多樣,癥狀出現和發展速度快慢不等,如重癥中毒性肝炎所致的肝性腦病發生快,進展迅速,病勢嚴重;肝硬化病情進展較緩慢,肝性腦病逐漸發生,時輕時重,病程較長,可反復多次昏迷.
臨床表現精神神經系統癥狀:早期有性格改變和行為異常,嬰兒常表現睡眠紊亂,白天困倦入睡,夜間興奮玩耍,無故哭鬧喊叫、萎靡不振、躁動不安,以及半昏迷、昏迷等.早期神經系統體征有反射亢進,肌張力增高.有時有“做鬼臉”樣不隨意運動,非持續性肌痙攣,踝陣攣陽性,出現撲翼樣震顫,有時出現握持和吸吮等先天性反射,偶爾有腦膜刺激征和巴賓斯基征陽性,深昏迷時則各種反射均消失.撲翼樣震顫是肝性腦病特征性的臨床表現.
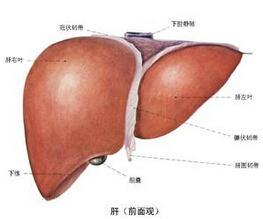
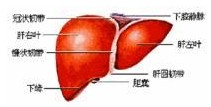
急性重癥肝炎:肝損害隨著病情進行性加重,肝臟縮小,變薄、質地變軟,標志著肝實質大塊壞死.同時黃疸明顯加重,總膽紅素平均每天上升17.1??mol/L以上.慢性肝病肝可增大,質地硬,晚期肝萎縮,體檢邊緣不易觸及.由於肝功能衰竭,二甲基硫和甲基硫醇等蛋氨酸的中間代謝產物不能繼續代謝,隨呼氣排出,能嗅出略帶甜味的黴臭味稱肝臭,為預後不良的征兆.
出血:早期出血傾向僅在化驗檢查時發現,如凝血酶原時間延長,脾顯著腫大者,血小板減少,晚期身體各部位出血.較常見的為皮膚、黏膜和眼結膜的出血點、紫癜、瘀斑、註射部位皮膚滲血、輕重不等的鼻出血,偶見咯血及血尿等.並發門脈高壓者,易致食管-胃底靜脈曲張出血,致嘔血、便血,可危及生命.
腦顱內壓增高:顱內壓持續超過2.0kPa.
①出現顱內壓增高三大主征:A.頭痛:是最常見的癥狀,多為額部及兩顳,用力、咳嗽、彎腰和低頭時加重.B.嘔吐:頭痛劇烈時出現噴射性嘔吐,可伴惡心.C.視盤水腫:是重要體征.表現為盤頭充血,邊緣模糊不清,中央凹消失,視盤隆起,靜脈怒張,動脈扭曲.早期生理盲點擴大,進而視野向心性縮小,視力減退終至失明.
②可伴不全性展神經麻痹、復視、陣發性黑?、頭暈、意識障礙、頭皮靜脈怒張、血壓增高、脈搏徐緩等.
③小兒可有頭顱增大、顱縫增寬、囟門飽滿隆起、頭顱pp診破罐音、頭皮淺靜脈擴張.
肝腎綜合征:逐漸或突然出現少尿、無尿、氮質血癥、酸中毒、高鉀血癥等腎功能衰竭癥狀.
臨床分期肝性腦病臨床表現差別懸殊.為便於觀察,處理和療效判定,一般將其分為4期:
一期(前驅期):輕度性格改變和行為失常.如脾氣不好,無故哭鬧,憂鬱,淡漠.註意力不集中,言語增多,食欲異常,但回答問題準確,吐字不清,語速減慢.此期可出現撲翼樣震顫(flappingtremor或asterixis)也稱肝震顫(檢查方法:患兒伸出前臂和手呈水平狀態,叉開五指,腕關節保持固定在一定位置,患兒手指即快速震顫,無節律,即為陽性).撲翼樣震顫常為雙側對稱性,也有發生在一側.腦電圖多正常.此期經數天或數周,癥狀多不典型.
二期(昏迷前期):以意識改變、睡眠障礙和行為失常為特征.定向和理解能力減退.計算能力和書寫能力障礙.語言不清,舉止反常,不能進行簡單的智力拼圖,如搭積木,插拼圖,用木棒擺五角星等幾何圖形.睡眠習慣晝夜顛倒,可出現狂躁,幻覺,恐懼等精神癥狀.此期除撲翼樣震顫陽性外,腦電圖出現對稱性慢波,肌張力增高,踝陣攣陽性,巴賓斯基征(Babinski)陽性.同時伴運動失調.
三期(昏睡期):以昏睡和精神錯亂為主.患兒大部分時期呈昏睡狀態,呼之可醒,可以應答,常有意識模糊和幻覺.
四期(昏迷期):神志完全喪失,不能喚醒.淺昏迷時,對痛刺激有反應,眶壓反射存在,撲翼樣震顫無法引出.深昏迷時,各種反射消失,肌張力降低,瞳孔常放大,可出現陣發性驚厥,踝陣攣等.腦電圖可出現極慢波.對肝性腦病分期意見尚不統一,且各期表現常有交叉重疊,界限也不十分清晰.
分型臨床根據腦病發病急緩通常可分2型:
急性型肝性腦病:肝臟急性大塊壞死和急性肝細胞功能衰竭,其特點是發病急驟、進展迅速、病情險惡、病死率高.
慢性型肝性腦病:病勢發展緩慢,及時采用正確治療,可得到緩解,但亦易復發,表現出癥狀發作與緩解間歇交替.在嚴重肝病的基礎上,肝病進行性惡化,黃疸不斷加深,肝臟進行性縮小、變薄、變軟,有肝臭,並有精神神經系統方面的異常,或伴有出血、少尿等現象,即可診斷為肝性腦病.
小兒肝性腦病
小兒肝性腦病症状
根據肝臟原發病不同,肝性腦病的臨床表現多種多樣,癥狀出現和發展速度快慢不等,如重癥中毒性肝炎所致的肝性腦病發生快,進展迅速,病勢嚴重;肝硬化病情進展較緩慢,肝性腦病逐漸發生,時輕時重,病程較長,可反復多次昏迷.
臨床表現精神神經系統癥狀:早期有性格改變和行為異常,嬰兒常表現睡眠紊亂,白天困倦入睡,夜間興奮玩耍,無故哭鬧喊叫、萎靡不振、躁動不安,以及半昏迷、昏迷等.早期神經系統體征有反射亢進,肌張力增高.有時有“做鬼臉”樣不隨意運動,非持續性肌痙攣,踝陣攣陽性,出現撲翼樣震顫,有時出現握持和吸吮等先天性反射,偶爾有腦膜刺激征和巴賓斯基征陽性,深昏迷時則各種反射均消失.撲翼樣震顫是肝性腦病特征性的臨床表現.
急性重癥肝炎:肝損害隨著病情進行性加重,肝臟縮小,變薄、質地變軟,標志著肝實質大塊壞死.同時黃疸明顯加重,總膽紅素平均每天上升17.1??mol/L以上.慢性肝病肝可增大,質地硬,晚期肝萎縮,體檢邊緣不易觸及.由於肝功能衰竭,二甲基硫和甲基硫醇等蛋氨酸的中間代謝產物不能繼續代謝,隨呼氣排出,能嗅出略帶甜味的黴臭味稱肝臭,為預後不良的征兆.
出血:早期出血傾向僅在化驗檢查時發現,如凝血酶原時間延長,脾顯著腫大者,血小板減少,晚期身體各部位出血.較常見的為皮膚、黏膜和眼結膜的出血點、紫癜、瘀斑、註射部位皮膚滲血、輕重不等的鼻出血,偶見咯血及血尿等.並發門脈高壓者,易致食管-胃底靜脈曲張出血,致嘔血、便血,可危及生命.
腦顱內壓增高:顱內壓持續超過2.0kPa.
①出現顱內壓增高三大主征:A.頭痛:是最常見的癥狀,多為額部及兩顳,用力、咳嗽、彎腰和低頭時加重.B.嘔吐:頭痛劇烈時出現噴射性嘔吐,可伴惡心.C.視盤水腫:是重要體征.表現為盤頭充血,邊緣模糊不清,中央凹消失,視盤隆起,靜脈怒張,動脈扭曲.早期生理盲點擴大,進而視野向心性縮小,視力減退終至失明.
②可伴不全性展神經麻痹、復視、陣發性黑?、頭暈、意識障礙、頭皮靜脈怒張、血壓增高、脈搏徐緩等.
③小兒可有頭顱增大、顱縫增寬、囟門飽滿隆起、頭顱pp診破罐音、頭皮淺靜脈擴張.
肝腎綜合征:逐漸或突然出現少尿、無尿、氮質血癥、酸中毒、高鉀血癥等腎功能衰竭癥狀.
臨床分期肝性腦病臨床表現差別懸殊.為便於觀察,處理和療效判定,一般將其分為4期:
一期(前驅期):輕度性格改變和行為失常.如脾氣不好,無故哭鬧,憂鬱,淡漠.註意力不集中,言語增多,食欲異常,但回答問題準確,吐字不清,語速減慢.此期可出現撲翼樣震顫(flappingtremor或asterixis)也稱肝震顫(檢查方法:患兒伸出前臂和手呈水平狀態,叉開五指,腕關節保持固定在一定位置,患兒手指即快速震顫,無節律,即為陽性).撲翼樣震顫常為雙側對稱性,也有發生在一側.腦電圖多正常.此期經數天或數周,癥狀多不典型.
二期(昏迷前期):以意識改變、睡眠障礙和行為失常為特征.定向和理解能力減退.計算能力和書寫能力障礙.語言不清,舉止反常,不能進行簡單的智力拼圖,如搭積木,插拼圖,用木棒擺五角星等幾何圖形.睡眠習慣晝夜顛倒,可出現狂躁,幻覺,恐懼等精神癥狀.此期除撲翼樣震顫陽性外,腦電圖出現對稱性慢波,肌張力增高,踝陣攣陽性,巴賓斯基征(Babinski)陽性.同時伴運動失調.
三期(昏睡期):以昏睡和精神錯亂為主.患兒大部分時期呈昏睡狀態,呼之可醒,可以應答,常有意識模糊和幻覺.
四期(昏迷期):神志完全喪失,不能喚醒.淺昏迷時,對痛刺激有反應,眶壓反射存在,撲翼樣震顫無法引出.深昏迷時,各種反射消失,肌張力降低,瞳孔常放大,可出現陣發性驚厥,踝陣攣等.腦電圖可出現極慢波.對肝性腦病分期意見尚不統一,且各期表現常有交叉重疊,界限也不十分清晰.
分型臨床根據腦病發病急緩通常可分2型:
急性型肝性腦病:肝臟急性大塊壞死和急性肝細胞功能衰竭,其特點是發病急驟、進展迅速、病情險惡、病死率高.
慢性型肝性腦病:病勢發展緩慢,及時采用正確治療,可得到緩解,但亦易復發,表現出癥狀發作與緩解間歇交替.在嚴重肝病的基礎上,肝病進行性惡化,黃疸不斷加深,肝臟進行性縮小、變薄、變軟,有肝臭,並有精神神經系統方面的異常,或伴有出血、少尿等現象,即可診斷為肝性腦病.
小兒肝性腦病
小兒肝性腦病检查
肝功能異常和凝血象異常往往隻反映肝細胞的功能狀態,不說明肝性腦病的嚴重程度.水、電解質紊亂和酸堿平衡障礙可促進和加重肝性腦病.血尿素氮進行性增高預示將發生腎功能衰竭.血氨升高在兒童中可見,其濃度與昏迷深度不成比例.有條件時可測血氨濃度,有助於指導治療.
生化學檢查肝功能檢查:膽紅素總值常在171??mol/L(10mg/dl)以上,每天增長17.1??mol/L(1mg/dl)或更多,以直接膽紅素升高為主.血清轉氨酶值在早期增高,隨著病情加重、黃疸加深,反而降低,呈現膽酶分離現象.谷丙轉氨酶/谷草轉氨酶比值減小表示肝細胞嚴重壞死,預後不良.
血漿蛋白:血漿白蛋白值常降低,球蛋白常增高,白球蛋白比例縮小或倒置.
水電解質和酸堿平衡紊亂:血氨的高低與昏迷程度不成正比,血尿素氮升高預示腎功能衰竭.水、電解質和酸堿平衡紊亂可加重肝性腦病.
血氨基酸測定:支鏈氨基酸/芳香族氨基酸摩爾比值為3~4,重癥肝炎者降至1~1.5以下.遊離色氨酸明顯增高,對促進肝性腦病的發生起重要作用.
凝血檢查凝血酶原時間在早期就可明顯延長,如伴血小板計數減少,應考慮DIC,進一步做纖維蛋白降解產物檢查等.
病因學檢查可檢測血清病毒性肝炎相關抗原或抗體,或聚合酶鏈式反應(PCR)、DNA探針雜交等確定病原.對並發細菌或真菌感染者應多次進行血培養等檢查.
肝活體組織檢查采用1s針刺負壓吸引技術進行肝活體組織檢查,操作簡便、安全,成功率高.對肝炎、遺傳代謝性肝病能協助確診,或有助於判斷預後.病毒性肝炎肝細胞有廣泛嚴重壞死者預後不佳;細胞腫脹型者預後較好.
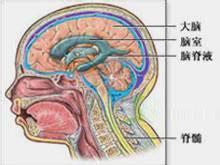
其他檢測甲胎蛋白,如為陽性,提示有肝細胞再生.腰椎穿刺取得腦脊液送化驗檢查,同時測壓,對確定病因及腦脊液壓力有一定意義.有明顯顱內壓增高表現者,忌行腰穿.
超聲檢查雖然B型超聲常不能精確測出肝或脾的大小,亦不能對肝的硬度進行診斷,但可對門靜脈直徑及其扭曲程度進行評估,且有助於檢出少量腹水及腎臟結構是否異常.行多普勒超聲檢查,在門靜脈周圍發現有側支血管形成是肝外門靜脈阻塞的一個征象.正常情況下可見到呼吸對門靜脈血流有調節作用,如果此征消失提示門靜脈高壓.但出現此征亦不能絕對排除門靜脈高壓.顱腦超聲對顱內病變有診斷意義.
食管X線鋇劑造影食管X線鋇劑造影檢查能顯示食管靜脈曲張存在與否及其程度.曲張的靜脈多位於食管的下2/3,顯示鋇劑充盈缺損的陰影.如靜脈曲張嚴重且較廣泛時則如數條交叉在一起的蚯蚓.靜脈曲張的程度與病因或患兒的年齡無關.一般來講,厚鋇劑較薄鋇劑顯影為佳,但有時必須采用厚、薄兩種鋇劑使細致的食管黏膜紋路更加清楚地顯示出來.在成人,鋇劑造影檢出食管靜脈曲張的敏感性約為70%.近年來由於內鏡的廣泛應用,此項技術已很少用於食管靜脈曲張的檢查,而且對上消化道活動性出血的檢出價值極其有限.頭顱X線攝片、腦室造影等可助顱內高壓病變的診斷.
胃鏡檢查胃鏡檢查可直接觀察食管靜脈曲張存在與否及其程度.目前,對全部兒科年齡組的病人行內鏡檢查是可行且安全的、也是證實食管胃底靜脈曲張存在的最準確、最敏感的方法.對上消化道出血的患兒,一旦病情平穩,應立即進行胃鏡檢查,以便盡快確定出血部位、病變性質及迅速行鏡下止血治療.對無癥狀或處於穩定期的患兒亦可行胃鏡檢查以便預測靜脈曲張出血的風險及選擇預防性硬化治療的時機.
選擇性腸系膜上動脈造影經股動脈插入導管,行選擇性腸系膜上動脈造影,正常情況下門靜脈在10~20s內即可顯影.當門靜脈血栓形成時,門靜脈不能充盈.在伴有海綿狀血管瘤樣變異的病人,於閉塞的門靜脈周圍可見有許多細小的側支血管形成.可能存在的血管影像還有:門靜脈血流逆向流動、食管胃底靜脈曲張以及其他部位門體間分流形成.
腦電圖檢查肝性腦病早期,患者即表現出異常的現象.
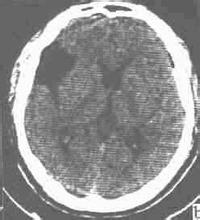
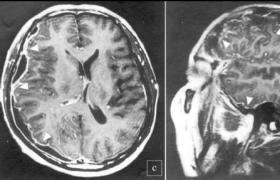
其他應做心電圖檢查,必要時做腦CT及磁共振檢查等檢查.
小兒肝性腦病预防
感染是導致小兒肝硬化的主要原因,加強孕期保健,防止孕期各種感染性疾病,尤其是乙肝病毒、巨胞病毒、風疹病毒、單純皰疹病毒、先天性梅毒等感染,以免造成小兒肝臟損害而發生本癥.約有數百種藥物和毒物可造成肝細胞的損害,避免長期、大量接觸,以防本癥發生.同時應合理喂養,平衡膳食,做好小兒生後的各種預防接種工作,養成良好的衛生習慣,防治各種慢性炎癥性腸病等等.凡患有慢性肝病的患兒都應堅持積極治療,定期復查肝功能,防止肝功能衰竭至終末期.不論肝功能損害的程度如何,都要時刻避免誘發肝性腦病的因素.例如增強抵抗力,防止各種感染;飲食上避免過於粗糙、燙熱食物導致血管破裂出血;忌高蛋白食物如大魚大肉,飲食中常用味精、醋,忌煙、酒;保持大便通暢、忌用安眠藥、麻醉藥等.一旦出現行為失常,精神異常及神志改變就應送院進行詳細檢查、盡早處理.