腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage百科
腦出血是指原發性非外傷性腦實質內出血,發病率為每年60~80/10萬,在我國占全部腦卒中的20%~30%,急性期病死率為30%~40%.通常按ICH出血的部位、穩定與否及病因等分為不同類型腦出血.
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage病因
血管(35%):
常見有微動脈瘤或者微血管瘤,腦動靜脈畸形(AVM),淀粉樣腦血管病,囊性血管瘤,顱內靜脈血栓形成,腦膜動靜脈畸形,特異性動脈炎,真菌性動脈炎,煙霧病和動脈解剖變異等.
血流動力學和原因不明的(20%):
有高血壓和偏頭痛,血液因素有抗凝,抗血小板或溶栓治療,嗜血桿菌感染,白血病,血栓性血小板減少癥等.顱內腫瘤,酒精中毒及交感神經興奮藥物等.原因不明如特發性腦出血.
其他(10%):
此外,有些因素與腦血管病的發生有一定的關系,可能是導致腦血管病的誘因:①血壓波動:如高血壓患者近期沒有服用降壓藥物,或生氣著急等,引起血壓增高,以收縮壓升高尤為重要,②脾氣急躁或情緒緊張:常見於生氣,與人爭吵後,③不良嗜好:如吸煙,酗酒,食鹽過多,體重過重,④過分疲勞:如體力和腦力勞動過度,排便用力,運動.
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage症状
腦出血的癥狀高熱高血壓感覺障礙共濟失調昏迷靜脈血栓劇烈頭痛灼痛高血壓性腦出血常發生於50~70歲,男性略多,冬春季易發,通常在活動和情緒激動時發病,出血前多無預兆,50%的病人出現頭痛並很劇烈,常見嘔吐,出血後血壓明顯升高,臨床癥狀常在數分鐘至數小時達到高峰,臨床癥狀體征因出血部位及出血量不同而異,基底核,丘腦與內囊出血引起輕偏癱是常見的早期癥狀;約10%的病例出現癇性發作,常為局灶性;重癥者迅速轉入意識模糊或昏迷.
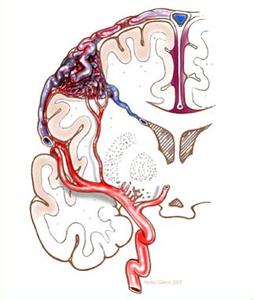
常見臨床類型及特點基底核區出血:殼核和丘腦是高血壓性腦出血的兩個最常見部位,它們被內囊後肢所分隔,下行運動纖維,上行感覺纖維以及視輻射穿行其中.
外側(殼核)或內側(丘腦)擴張血腫壓迫這些纖維產生對側運動,感覺功能障礙,典型可見三偏體征(病灶對側偏癱,偏身感覺缺失和偏盲等);大量出血可出現意識障礙;也可穿破腦組織進入腦室,出現血性CSF,直接穿破皮質者不常見.
①殼核出血:主要是豆紋動脈外側支破裂,通常引起較嚴重運動功能缺損,持續性同向性偏盲,可出現雙眼向病灶對側凝視不能,主側半球可有失語.
②丘腦出血:由丘腦膝狀體動脈和丘腦穿通動脈破裂所致,產生較明顯感覺障礙,短暫的同向性偏盲;出血灶壓迫皮質語言中樞可產生失語癥,丘腦局灶性出血可出現獨立的失語綜合征,預後好,丘腦出血特點是:上下肢癱瘓較均等,深感覺障礙較突出;大量出血使中腦上視中樞受損,眼球向下偏斜,如凝視鼻尖;意識障礙多見且較重,出血波及丘腦下部或破入第三腦室則昏迷加深,瞳孔縮小,出現去皮質強直等;累及丘腦底核或紋狀體可見偏身舞蹈-投擲樣運動;如出血量大使殼核和丘腦均受累,難以區分出血起始部位,稱為基底核區出血.
③尾狀核頭出血:較少見,表現頭痛,嘔吐及輕度腦膜刺激征,無明顯癱瘓,頗似蛛網膜下隙出血,有時可見對側中樞性面舌癱,臨床常易忽略,偶因頭痛在CT檢查時發現.
腦葉出血:常由腦動靜脈畸形,Moyamoya病,血管淀粉樣變性和腫瘤等所致,常出現頭痛,嘔吐,失語癥,視野異常及腦膜刺激征,癲癇發作較常見,昏迷較少見,頂葉出血最常見,可見偏身感覺障礙,空間構象障礙;額葉可見偏癱,Broca失語,摸索等;顳葉可見Wernicke失語,精神癥狀;枕葉出現對側偏盲.
腦橋出血:多由基底動脈腦橋支破裂所致,出血灶位於腦橋基底與被蓋部之間,大量出血(血腫>5ml)累及腦橋雙側,常破入第四腦室或向背側擴展至中腦,患者於數秒至數分鐘內陷入昏迷,四肢癱瘓和去皮質強直發作;可見雙側針尖樣瞳孔和固定於正中位,嘔吐咖啡樣胃內容物,中樞性高熱,中樞性呼吸障礙和眼球浮動(雙眼間隔約5s的下跳性移動)等,通常在48h內死亡,小量出血表現交叉性癱瘓或共濟失調性輕偏癱,兩眼向病灶側凝視麻痹或核間性眼肌麻痹,可無意識障礙,可較好恢復.
中腦出血罕見,輕癥表現一側或雙側動眼神經不全癱瘓或Weber綜合征,重癥表現深昏迷,四肢弛緩性癱瘓,迅速死亡;可通過CT確診.
小腦出血:小腦齒狀核動脈破裂所致,起病突然,數分鐘內出現頭痛,眩暈,頻繁嘔吐,枕部劇烈頭痛和平衡障礙等,但無肢體癱瘓,病初意識清楚或輕度意識模糊,輕癥表現一側肢體笨拙,行動不穩,共濟失調和眼球震顫,大量出血可在12~24h內陷入昏迷和腦幹受壓征象,如周圍性面神經麻痹,兩眼凝視病灶對側(腦橋側視中樞受壓),瞳孔縮小而光反應存在,肢體癱瘓及病理反射等;晚期瞳孔散大,中樞性呼吸障礙,可因枕大孔疝死亡,暴發型發病立即出現昏迷,與腦橋出血不易鑒別.
原發性腦室出血:占腦出血的3%~5%,是腦室內脈絡叢動脈或室管膜下動脈破裂出血所致,多數病例是小量腦室出血,可見頭痛,嘔吐,腦膜刺激征及血性腦脊液,無意識障礙及局灶性神經體征,酷似蛛網膜下隙出血,可完全恢復,預後好.
大量腦室出血起病急驟,迅速陷入昏迷,四肢弛緩性癱及去皮質強直發作,頻繁嘔吐,針尖樣瞳孔,眼球分離斜視或浮動等,病情危篤,多迅速死亡,不同部位腦出血臨床特點.
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage检查
腦出血檢查項目一氧化碳尿常規尿量尿酸尿糖實驗室檢查腦脊液檢查:由於現代影像診斷技術的發展和應用,診斷明確者,一般不做腦脊液檢查,以防腦疝發生,但在無條件做腦CT掃描或腦MRI檢查時,腰穿仍有一定診斷價值,腦出血後由於腦組織水腫,顱內壓力一般較高,80%患者在發病6h後,由於血液可自腦實質破入到腦室或蛛網膜下隙而呈血性腦脊液,所以腦脊液多數呈血性或黃色,少數腦脊液清亮,因此,腰穿腦脊液清亮時,不能完全排除腦出血的可能,術前應給脫水劑降低顱內壓,有顱內壓增高或有腦疝的可能時,應禁忌做腰穿.
血常規,尿常規和血糖:重癥腦血管病患者在急性期血常規檢查可見白細胞增高,可有尿糖與蛋白尿陽性,腦出血急性期血糖增高由應激反應引起,血糖升高不僅直接反映機體代謝狀態,而且反映病情的嚴重程度,血糖越高,應激性潰瘍,腦疝,代謝性酸中毒,氮質血癥等並發癥發生率越高,預後越差.
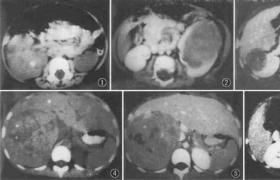
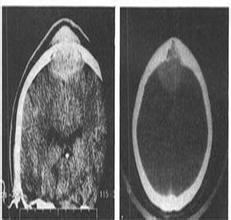
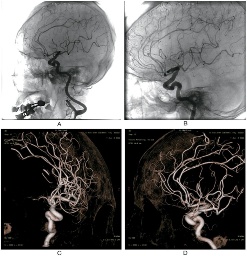
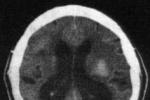
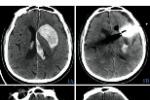
影像學檢查檢查:臨床疑診腦出血時首選CT檢查,可顯示圓形或卵圓形均勻高密度血腫,邊界清楚,並可確定血腫部位,大小,形態,以及是否破入腦室,血腫周圍水腫帶和占位效應等;如腦室大量積血可見高密度鑄型,腦室擴張,l周後血腫周圍可見環形增強,血腫吸收後變為低密度或囊性變,CT動態觀察可發現進展型腦出血.
檢查可發現CT不能確定的腦幹或小腦小量出血,能分辨病程4~5周後CT不能辨認的腦出血,區別陳舊性腦出血與腦梗死,顯示血管畸形流空現象,並可根據血腫信號的動態變化(受血腫內血紅蛋白變化的影響)判斷出血時間,①超急性期(0~2h):血腫為T1低信號,T2高信號,與腦梗死不易區別;②急性期(2~48h):為T1等信號,T2低信號;③亞急性期(3天~3周):T1,T2均呈高信號;④慢性期(>3周):呈Tl低信號,T2高信號.
數字減影腦血管造影(DSA)可檢出腦動脈瘤,腦動靜脈畸形,Moyamoya病和血管炎等.
心電圖檢查:腦血管病患者因為腦-心綜合征或心臟本身就有疾病,可有心臟功能和血管功能的改變:①傳導阻滯:如P-R間期延長,結性心律或房室分離,②心律失常:房性或室性期前收縮,③缺血性改變:S-T段延長,下降,T波改變,④假性心肌梗死的心電圖改變等.
動態血壓檢測:急性腦血管病發病1周內血壓明顯升高,高於正常參照值,也高於發病前的血壓水平,提示高血壓與急性腦血管病的發病有密切關系,同時,血壓波動以及低血壓狀態在急性腦血管病的發病中占有一定比例,血壓波動既可以導致血壓升高,同時也可以作為高血壓的後果,無論短期或長期血壓波動較大的患者,其靶器官如大腦的損害嚴重程度與急性腦血管病發生率,均顯著增高,血壓波動常與血壓升高伴存,出現血壓驟降或驟升,此時患者往往伴有較明顯的不適癥狀,如頭暈,頭痛,暈厥,胸悶,心慌等.
經顱多普勒(TCD)有助判斷顱內高壓和腦死亡,當血腫>25ml,TCD顯示顱內血流動力學不對稱改變,表示顱內壓力不對稱,搏動指數較平均血流速度更能反映顱內壓力的不對稱性.
腦出血 I61.902 腦溢血 高血壓性腦出血 cerebral hemorrhage预防
腦出血跟天氣的變化也有著密切的關系.天氣變寒,人的皮膚血管床收縮,造成心腦循環血量的劇增,心臟負荷增加,腦循環阻力增大,容易引起血壓增高,因此,冬季來是腦血管意外的高發期.
患有高血壓,心腦血管等慢性疾病的老人,冬季要特別提高警惕,預防腦血管意外的發生.
一、生活要有規律老人可以適當做一些力所能及的勞動,但不可過於勞累.
二、控制高血壓要想理想地控制血壓須註意許多方面.
(1)血壓控制在理想水平:我國一項大量人群的幹預實驗表明,140/80mmHg可能是預防腦血管病的理想血壓值,但一些人的血壓降低到該水平後反而出現腦缺血的癥狀,其原因可能是由於降壓速度太快,也可能是對於這些人而言的理想血壓要略高於上述數值,這是由於個體差異所致,比較可行的辦法是在一段時間內逐漸將血壓降低到上述水平或略高而又沒有腦缺血的不適癥狀為宜.
(2)血壓要控制平穩:使24h內血壓的“波峰"和“波谷"接近,這樣既可避免血壓波動對血管壁的損害,又可防止血壓過低可能導致的腦灌註不足,降壓不要過快.
(3)保持舒暢的心情:原發性高血壓的發生與環境及精神狀態有明顯的關系,環境因素有飲食,社會環境,生活改變,精神沖突等,高度的應激事件可引起交感神經介導的血管收縮及其他自主神經反應,對血壓產生較大且持久的影響,Brod觀察到高血壓患者在緊張時血管收縮反應比正常人持久,易感性體質者對一般及特殊的應激反應表現為急性且持久的血壓升高,心理生理學研究提示,精神緊張,自主神經活動及條件作用均可引起高血壓,因此,對高血壓患者進行支持性心理治療十分必要.
(4)同時采取非藥物療法:如限制鹽的攝入量,減輕體重,降低血脂,適度運動,生物反饋療法等,可以鞏固和促進藥物的降壓作用.
三、保持良好的心態保持樂觀情緒,避免過於激動,做到心境平靜,減少煩惱,悲喜勿過,淡泊名利,知足常樂.
四、註意飲食飲食要註意低脂,低鹽,低糖,少吃動物的腦,內臟,多吃蔬菜,水果,豆制品,配適量瘦肉,魚,蛋品.
五、預防便秘大便燥結,排便用力,不但腹壓升高,血壓和顱內壓也同時上升,極易使脆弱的小血管破裂而引發腦溢血,要預防便秘,多吃一些富含纖維的食物,如青菜,芹菜,韭菜及水果等,適當的運動及早晨起床前腹部自我保健按摩,或用適且的藥物如麻仁丸,蜂蜜口服,開塞露,甘油外用;可有效防治便秘.
六、防止勞累體力勞動和腦力勞動不要過於勞累,超負荷工作可誘發腦出血.
七、註意天氣變化寒天是腦中風好發季節,血管收縮,血壓容易上升,要註意保暖,使身體適應氣候變化,還要根據自己的健康狀況,進行一些適宜的體育鍛煉,如散步,做廣播體操等,以促進血液循環.
八、經常動左手日常生活中,盡多用左上肢及左下肢,尤其多用左手,可減輕大腦左半球的負擔,又能鍛煉大腦的右半球,以加強大腦右半球的協調機能,醫學研究表明,腦溢血最容易發生在血管比較脆弱的右腦半球,所以防范腦溢血的發生,最好的辦法是在早晚時分,用左手轉動兩個健身球,幫助右腦半球的發達.
九、密切註意自己身體變化中風會有一些先兆癥狀,如無誘因的劇烈頭痛,頭暈,暈厥,有的突感體麻木,乏力或一時性失視,語言交流困難等,應及時就醫檢查治療.