子宮頸殘端癌
子宮頸殘端癌百科
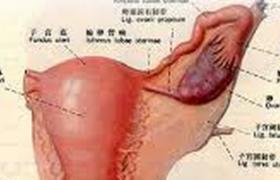
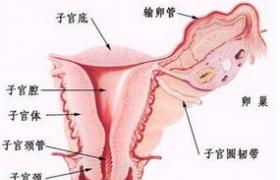
宮頸殘端癌是指子宮次全切除術後所殘留的宮頸部分發生癌變,宮頸殘端癌可在子宮次全切除術後數月至2年內發病,也可在數年或更長的時間發病.
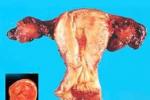
子宮頸殘端癌
子宮頸殘端癌病因
一、發病原因
子宮頸殘端癌是由於其他婦科病行子宮次全切除術後,引發殘留的子宮頸癌變.宮頸癌變的病因包括:
1.性行為初次性交年齡過早、多個性伴侶及男性伴侶的性行為,都被認為和宮頸癌的發生相關.認為這與青春期宮頸處於鱗狀上皮化生時期,對致癌物較為敏感有關.
2.人乳頭瘤病毒感染人乳頭瘤病毒(humanpapillomavirus,HPV)感染是宮頸癌的主要危險因素.流行病學調查及臨床資料分析顯示,在目前發現的80餘種HPV型別中約有30餘型與性生殖道病變有關.
根據HPV致病力的大小及不同CIN和宮頸癌組織中HPV感染的分佈情況,HPV分為高危型和低危型兩大類.低危型多導致低度宮頸上皮內瘤變(CINⅠ)及扁平疣類病變,主要有HPV6,11,30,39,42,43及44.高危型主要導致CINⅡ~Ⅲ及宮頸癌的發生,主要有HPV16,18,31,33,35,45,52,56等.與正常宮頸及CIN相比,宮頸浸潤癌中HPV16及18型的陽性率最高,CIN次之.而HPV6,11型則多見於CIN中.HPV16,18型在CINⅡ、Ⅲ級中較常見,而HPV6、11型則在CINⅠ級中多見.以16型最多見,其次為18型,45,31,33型占2%~5%.另有研究指出,宮頸腺癌中以HPV18型最常見,而與鱗癌關系最大的是HPV16型.
3.月經及分娩因素有關初潮年齡、絕經年齡及衛生因素與宮頸癌的關系很少報道,Zhang等(1989)指出在中國農村(靖安縣)衛生不良(不洗外陰等)以及月經經期延長的婦女,宮頸癌的危險明顯升高;另一組調查亦發現經期、產褥期衛生不良,在病例組及對照組間的RR為2.27(廖彩森,1986),有顯著的統計學意義.
4.男性性行為及有關因素一些研究說明男性性行為與宮頸癌關系密切.一些學者對比瞭宮頸癌及健康婦女配偶的性行為及其他行為方面的特點,以研究男性在宮頸癌發病中的作用.所有這些研究均得出瞭一致的結論:即宮頸癌配偶的性伴侶數遠較對照組配偶的性伴侶數為多.研究還指出宮頸癌患者的配偶大多有各種性病史,包括生殖器疣、淋病、生殖器皰疹,而配偶經常用避孕套的婦女則宮頸癌危險性低.
5.吸煙吸煙可能是宮頸癌的發病因素之一.不同的流行病學調查均顯示,吸煙者中浸潤前癌及浸潤癌的危險性均增加.在控制瞭其他各種因素後,發現吸煙的影響仍然存在.大多數研究中吸煙者宮頸癌的危險性增加2倍,高危患者多為長期大量吸煙者,並提示有可能產生晚期效應.
子宮頸殘端癌
子宮頸殘端癌症状
子宮頸殘端癌的癥狀:
癌性輸尿管狹窄泡樣水腫陰道不規則出血陰道出血陰道分泌物增多
子宮頸殘端癌有哪些表現及如何診斷?
國內江森等(1992)報道的宮頸殘端癌,10例臨床分析發病距前次手術的時間:<5年1例,5~9年4例,10~15年3例,>15年2例,張蓉(1997)報道瞭12例子宮頸殘端癌的治療,分析其發病距前次手術時間為3個月~27年;其中<3年3例,3~5年2例,>10年7例.
臨床癥狀和體征可因臨床分期和腫瘤生長方式的不同而異,宮頸殘端癌的早期癌病例有時可無癥狀,約占6%,隻是普查或因其他原因檢查時才被發現,宮頸殘端浸潤癌患者一般可有陰道不規則出血及陰道分泌物增多,主要癥狀和宮頸癌完全一樣,有學者報道宮頸殘端癌患者,75%~80%有陰道流血,10%~14%有白帶增多,如果腫瘤繼發感染,組織壞死,分泌物可伴有惡臭,以及腰痛,小腹下墜等癥狀.
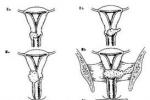
1.臨床分期宮頸癌的臨床分期已有70多年的歷史,歷經數次修改,逐步完善,開始時將腫瘤浸潤到盆壁即“冰凍骨盆"列為Ⅳ期,在1937年修改分期時定為Ⅲ期;1950年修改分期時決定將宮體受侵不作為分期的標準(原分期宮體受侵定為Ⅱ期);1961年的分期標準明確0期癌為原位癌,上皮內癌,並指出0期癌病例不包括在任何治療統計中,1970,1985年又有瞭隱匿癌(OCC)的概念,以及在Ⅲ期中增加瞭腎盂積水或腎無功能,以後又將0期和Ⅳ期的標準做瞭說明等,2003年在聖地亞哥(智利)召開的FI-GO會議上,又對Ⅰ期的分期標準進行瞭修訂,此次修訂後的宮頸癌臨床分期標準即為目前國際統一使用的分期標準,內容見圖1:
0期:原位癌,上皮內癌(此期病例不列入任何治療統計中).
Ⅰ期:病變局限於宮頸(宮體是否受累不予考慮).
Ⅰa期:僅在顯微鏡下鑒別的浸潤癌,肉眼所能見到的病變,即使淺表浸潤,也屬Ⅰb期;間質浸潤的深度<5mm,寬度<7mm(浸潤深度從腫瘤部位上皮或腺體基底膜向下<5mm),靜脈或淋巴管區的浸潤不改變分期.
Ⅰa1期:間質浸潤深度<3mm,寬度<7mm.
Ⅰa2期:間質浸潤深度為3~5mm,寬度<7mm.
Ⅰb期:臨床檢查病變局限於宮頸或臨床前病變大於Ⅰa期.
Ⅰb1期:臨床可見病變直徑<4cm.
Ⅰb2期:臨床可見病變直徑>4cm.
Ⅱ期:病變超出宮頸,但未至盆壁,陰道浸潤未到陰道下1/3.
Ⅱa期:無明顯宮旁浸潤.
Ⅱb期:有明顯宮旁浸潤.
Ⅲ期:病變浸潤達盆壁,直腸檢查時腫瘤與盆壁間無間隙;癌累及陰道下1/3;無其他原因的腎盂積水或腎無功能.
Ⅲa期:病變未達盆壁,但累及陰道下1/3.
Ⅲb期:病變已達盆壁或有腎盂積水或腎無功能.
Ⅳ期:病變已超出真骨盆或臨床已浸潤膀胱或直腸黏膜.
Ⅳa期:病變擴散至鄰近器官.
Ⅳb期:病變轉移至遠處器官.
子宮頸殘端癌
子宮頸殘端癌检查
子宮頸殘端癌檢查項目:
復方碘試驗宮頸刮片(TCT)陰道鏡檢查
子宮頸殘端癌應該做哪些檢查?
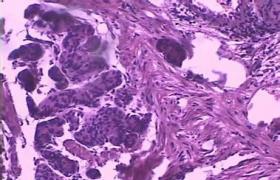
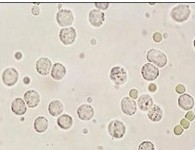
1.宮頸刮片細胞學檢查普遍用於宮頸癌篩查,必須在宮頸移行區刮片檢查,主要依據細胞核變化判斷細胞惡性.
2.碘試驗碘試驗對癌無特異性,利用正常宮頸上皮富含糖原,會被碘染成棕黑色,而癌上皮缺乏糖原,碘染不著色,在不著色區域取活組織,提高診斷準確率.
1.陰道鏡檢查觀察宮頸表面有無異型上皮或早期癌變,並選擇病變部位進行活組織檢查,以提高診斷準確率.
2.宮頸和宮頸管活組織檢查是確診宮頸癌及其癌前病變最可靠和不可缺少的方法.
子宮頸殘端癌预防
子宮頸殘端癌應該如何預防?
為瞭減少宮頸殘端癌的發生,在決定行子宮次全切除或全子宮切除術之前必須嚴格檢查排除宮頸癌,在行次全子宮切除術後,患者應定期參加普查,而早期診斷,及時適當的治療對殘端癌更為重要,次全子宮切除術後應定期檢查,如常規做宮頸防癌塗片檢查,必要時做固有熒光光譜診斷,陰道鏡檢查及宮頸活組織檢查等排除惡變,以免漏診,次全子宮切除後若患者主訴陰道流血應及早診治,患者治療後,還應定期按常規隨訪,如有復發應積極進行治療.