放射性腸炎 K52.001
放射性腸炎 K52.001 百科
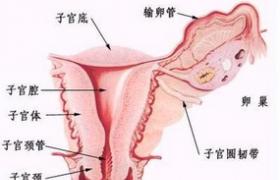
放射性腸炎(radiationenteritis)是盆腔,腹腔、腹膜後惡性腫瘤經放射治療引起的腸道並發癥.分別可累及小腸,結腸和直腸,故又稱為放射性直腸、結腸,小腸炎.在早期腸粘膜細胞更新受到抑制,以後小動脈壁腫脹,閉塞,引起腸壁缺血,粘膜糜爛,晚期腸壁引起纖維化,腸腔狹窄或穿孔,腹腔內形成膿腫,瘺道和腸粘連等.
放射性腸炎 K52.001
放射性腸炎 K52.001 病因
腸上皮細胞增生受抑制(45%)
腸黏膜上皮細胞對放射線最為敏感,以氚標記的胸腺嘧啶作細胞更新觀察,發現腸黏膜的更新是通過位於腸腺隱窩部的未分化細胞增殖而完成的.這些細胞在分化後失去分裂的能力並逐步移向腸黏膜表面.放射線抑制這些細胞的增殖,使腸黏膜發生特征性的急性病變.如果放射劑量不過量,在停止放射治療後1-2周黏膜損傷便可恢復.最近研究發現,多次照射的效果取決於照射隱窩細胞所處的細胞周期,處於分裂後期的細胞對放射線最敏感,而在晚期合成的細胞具有較強的耐受力,由於在任何特定時間所有增殖的隱窩細胞僅有一部分處於細胞增殖周期的某一時相,因此單次大劑量照射僅使一部分細胞死亡,而在數天後細胞有絲分裂又恢復正常.
腸黏膜下動脈受損(20%)
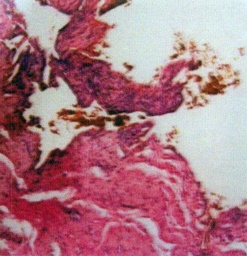
小動脈的內皮細胞對放射線很敏感,大劑量放射治療使細胞腫脹、增生、纖維樣變性,引起閉塞性動脈內膜炎和靜脈內膜炎.因此產生腸壁缺血和黏膜糜爛、潰瘍,腸道內的細菌侵入使病損進一步發展.
腸壁組織受損(20%)
腸壁組織經廣泛持續照射後引起水腫,腸壁各層均有纖維母細胞增生,結締組織和平滑肌呈透明樣變化,最後導致纖維化,腸管狹窄,黏膜面扭曲和斷裂,因此放射線產生的腸道變化可從可逆性黏膜結構變化直至慢性纖維增厚,伴有潰瘍的腸管,甚至引起腸梗阻.
放射性腸炎 K52.001
放射性腸炎 K52.001 症状
一般照射總劑量在3000rad以下者很少發病.腹腔內放療總量超過4000rad時發生癥狀,若達7000rad以上則發病率高達36%.癥狀可出現在治療早期,療程結束後不久或治療後數月至數年.
1.早期癥狀
由於神經系統對放射線的反應,早期即可出現胃腸道的癥狀.一般多出現在放療開始後1~2周內.惡心、嘔吐、腹瀉、排出黏液或血樣便.累及直腸者伴有裡急後重.持久便血可引起缺鐵性貧血.便秘少見.偶有低熱.痙攣性腹痛則提示小腸受累,乙狀結腸鏡檢查可見黏膜水腫、充血,嚴重者可有糜爛或潰瘍.
2.晚期癥狀
急性期的癥狀遷延不愈或直至放療結束6個月至數年後始有顯著癥狀者,均提示病變延續,終將發展引起纖維化或狹窄.此期內的癥狀,早的可在放療後半年,晚的可在10年後甚至30年後才發生,多與腸壁血管炎以及後續病變有關.
(1)結腸、直腸炎常出現於照射後6~18個月.癥狀有腹瀉、便血、黏液便和裡急後重、大便變細和進行性便秘或出現腹痛者提示腸道發生狹窄.嚴重的病損與鄰近臟器形成瘺管,如直腸陰道瘺,糞便從陰道排出;直腸小腸瘺可出現食糜混於糞便中排出,也可因腸穿孔引起腹膜炎,腹腔或盆腔膿腫.由於腸道的狹窄和腸袢纏繞可發生腸梗阻.
(2)小腸炎小腸受到放射線嚴重損傷時出現劇烈腹痛、惡心嘔吐、腹脹、血樣腹瀉.但晚期表現以消化吸收不良為主,伴有間歇性腹痛、脂肪瀉、消瘦、乏力、貧血等.
放射性腸炎 K52.001
放射性腸炎 K52.001 检查
鋇劑檢查小腸,可見病變常以回腸末端為主,充鋇時,可見管腔不規則狹窄,並因粘連而牽拉成角,形成芒刺樣陰影,腸壁增厚,腸曲間距增寬,也可見腸腔結節樣充盈缺損,與炎性腸病相似,排空時小腸正常羽毛狀粘膜紋消失,近年來用腸系膜血管造影有助於發現小血管病變,對於放射性腸炎的早期診斷與鑒別診斷有一定意義.
小腸吸收功能的測定:包括糞便脂肪測定,維生素B12及D-木糖吸收試驗.
多有血象變化,如白細胞和血小板的減少.
1.直腸指診:在急性期由於肛門直腸部位的炎癥和炎癥的刺激,可觸及肛門括約肌痙攣,直腸壁變厚,變硬,指套有血染,後期患者可發現直腸潰瘍,直腸狹窄或瘺管.
2.X線檢查:在放射性腸炎早期,腹部平片可顯示功能性腸梗阻,鋇劑檢查常顯示黏膜水腫,腸袢擴張和張力減退,在亞急性期,腹壁和腸系膜都可發生水腫,水腫嚴重時,黏膜皺襞增厚,變直,呈尖聳外觀(spikedappearance),並可使腸袢分開,鋇劑灌腸檢查,在急性期常見結,直腸有嚴重痙攣,直腸前壁可能有孤立性潰瘍,倘有彌漫性潰瘍存在,結,直腸壁黏膜可呈針刺狀(spicula-tions),後期慢性放射性小腸結腸炎的鋇劑檢查所見有腸黏膜水腫,腸袢分開,若進一步發生纖維化,則可見腸腔變窄,固定,並呈管狀,可有一段或幾段腸管的擴張性較差,黏膜紋理消失,這種X線表現很像克羅恩病或結腸缺血性病變引起的腸狹窄,由於動力功能障礙,可以發生功能性小腸梗阻,另外,結,直腸病變的X線表現有腸腔狹窄,變直和結腸袋消失等.
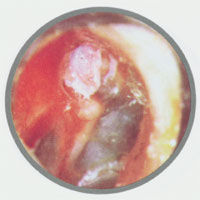
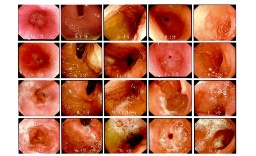
3.結腸鏡檢查:放射性腸炎的急性期變化,在乙狀結腸鏡檢查時表現為結腸和直腸黏膜充血,水腫,血管紋理不清,甚至有潰瘍形成,黏膜脆弱,觸之易出血,在放射性腸炎的慢性期,可見黏膜水腫,蒼白,呈顆粒狀,較脆弱,並有明顯的黏膜下毛細血管擴張,根據所見病變,放射性腸黏膜損傷分為4度:
Ⅰ度:無明顯損傷,直腸黏膜可見輕度充血,水腫,毛細血管擴張,易出血,一般能自行愈合.
Ⅱ度:直腸黏膜有潰瘍形成,並有灰白色痂膜,黏膜出現壞死現象,有時也有輕度狹窄.
Ⅲ度:直腸由於深潰瘍所致嚴重狹窄,出現腸梗阻,多數需采用結腸造口術.
Ⅳ度:形成直腸陰道瘺或腸穿孔.
作內鏡檢查時,務必十分細心,以免發生腸穿孔或出血.
4.腸系膜動脈造影:小動脈損傷伴缺血性改變是造成放射性腸狹窄的病理基礎,腸系膜動脈造影片上常可見腸系膜小動脈分支異常.
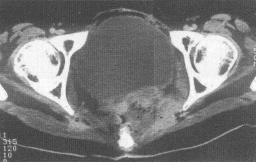
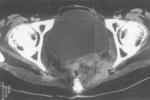
5.CT掃描:可顯示直腸周圍纖維組織增厚或骶前間隙增寬等非特異性改變或腫瘤復發.
6.放射性核素檢查:測定放射性γ標記的膽酸的吸收率判斷末端回腸的功能,測定對大分子如鉻-EDTA通透性的增加對診斷急性放射性小腸炎有一定價值,但由於這些檢查的特異性不高,臨床上應用尚不廣泛
放射性腸炎 K52.001 预防
應避免進食纖維素多或對腸壁有刺激的食物,宜食用少渣、低脂及產氣少的食物.如胡蘿卜、菠菜等,既潤腸又補充維生素.還應註意保持肛門及會陰部清潔,穿寬松內褲.癥狀嚴重者,可暫停放療,並大劑量應用維生素、輸液補充各種靜脈營養及應用腎上腺皮質激素、抗生素,以減輕局部炎癥反應,促進恢復.