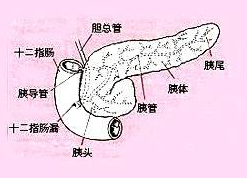
骨產道異常性難產
骨產道異常性難產百科
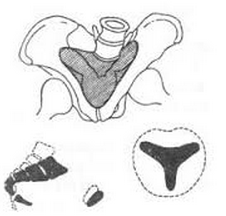
骨產道異常性難產是指由於骨盆狹窄而導致的難產.骨產道異常即指骨盆狹窄.骨盆的任何一個徑線或幾個徑線都縮短稱為骨盆狹窄.骨盆可在入口、中骨盆、出口三個平面中的一個平面或多個平面同時狹窄.當一個徑線狹窄時需要觀察同一平面其他徑線的大小,再結合整個骨盆的大小和形態進行全面的衡量,才能比較正確的估計這一骨盆對難產構成的影響.在臨床實踐中常遇到的是臨界或輕度的骨盆狹窄,是否會構成難產與胎兒的大小及位置、胎頭的可塑性、產力、軟組織的阻力和處理是否及時、正確等都有密切的關系.此外,因先天發育異常及後天疾病所導致的畸形骨盆也屬骨產道異常.

骨產道異常性難產
骨產道異常性難產病因
發病原因:
發育性骨盆異常:
骨盆在發育過程受種族、遺傳、營養等因素的影響,其形態、大小因人而異,Shapiro根據骨盆形態不同分為4種類型即女型、男型、扁平型和猿型.實際上完全符合這4種形態的骨盆並不多見,而大多數為它們的混合型.
維生素D缺乏病骨盆:
因兒童期維生素D供應不足或長期不曬太陽所致,維生素D缺乏病骨盆的形成主要是由於患者體重的壓力及肌肉韌帶對骨盆牽拉的機械作用,其次是骨盆骨骼在發育過程中的病理改變,現已極少見.
骨軟化癥骨盆:
維生素D缺乏發生於骨骺已閉合的成年人時稱為骨軟化癥.
骨盆骨折:
多發生於車禍或跌傷後.
骨盆腫瘤:
罕見.骨盆軟骨瘤、骨瘤、軟骨肉瘤皆有報道.
骨產道異常性難產
骨產道異常性難產症状
1.按骨盆狹窄平面分類
(1)入口狹窄:大多數表現為入口平面前後徑狹窄,即扁平型狹窄.
(2)中骨盆-出口狹窄:此處所指的出口狹窄是指骨質圍繞的出口面狹窄,由於它與中骨盆非常接近,大小形態相似,甚至略小於中骨盆,是陰道分娩的最後一關,故實際上出口狹窄也提示中骨盆狹窄,因此,Benson認為中骨盆與出口面是一回事,並提出中骨盆-出口面難產的概念.
中骨盆-出口狹窄又稱漏鬥型狹窄,分為3種:
①中骨盆及出口面橫徑狹窄:骨盆兩側壁內聚,常見於類人猿型骨盆扁平型骨盆;
②中骨盆及出口面前後徑狹窄:骨盆前後壁內聚,多系骶骨為直型的單純性
③混合型:中骨盆及出口面的橫徑與前後徑均狹窄,骨盆兩側壁及前後壁均內聚,常見於男性型骨盆,中骨盆及出口面橫徑狹窄和混合型兩型骨盆易發生持續性枕後位,因為類人猿型及男型骨盆入口前半部狹小,後半部寬大,胎頭常以枕後位入盆,但胎頭縱徑難以在橫徑狹窄的中骨盆平面向前旋轉135?成為枕前位,中骨盆及出口面前後徑狹窄型骨盆入口面多呈扁型,胎頭以枕橫位入盆,由於中骨盆前後徑狹窄而橫徑正常,因此胎頭持續於枕橫位,甚至直達盆底,若胎兒不大,還可能徒手將胎頭旋轉至枕前位娩出;若胎兒稍大則容易發生梗阻性難產,須以剖宮產結束分娩.
中骨盆-出口狹窄而入口面正常的漏鬥型狹窄骨盆,胎頭多能銜接入盆,但抵達中骨盆後胎頭下降緩慢甚至停滯,臨床表現為第一產程前半段正常,而第一產程末宮頸擴張延緩或停滯,第二產程延長,因此,當宮頸已開全,胎先露下降至坐骨棘水平以下停滯,應註意是否漏鬥型骨盆狹窄,胎頭是否為持續性枕橫位或枕後位,此時決不可被胎頭嚴重的變形和水腫所造成的胎頭已進入盆底的假象所蒙蔽,而盲目地決定由陰道助產,否則將給母兒帶來極大的危害,故若系漏鬥型骨盆狹窄,不宜試產太久,應放松剖宮產指征,嚴重狹窄者應行選擇性剖宮產.
(3)入口,中骨盆及出口均狹窄(均小型狹窄):骨盆入口,中骨盆及出口平面均狹窄時,稱均小型狹窄,可分為3種類型:
①骨盆形態仍保持女性型骨盆的形狀,僅每個平面徑線均小於正常值1~3cm,均小骨盆多見於發育差身材矮小的婦女;
②單純性扁平骨盆,但三個平面的前後徑均縮短;
③類人猿型骨盆,三個平面的橫徑均小,三者中以①型最多見,此型骨盆雖各個徑線稍小,若胎兒不大,胎位正常,產力強,有時也可由陰道分娩,但多數由於全身體格發育不良,往往出現子宮收縮乏力,需手術助產,如胎兒較大,或胎頭為持續性枕後位或枕橫位時,則難產機會更大,故對均小型骨盆的產婦剖宮產指征也不宜掌握過緊.
盆形態異常分類骨盆形態異常分為3類:
①發育性骨盆異常;
②骨盆疾病或損傷;
③因脊柱,髖關節及下肢疾患所致的骨盆異常.
(1)發育性骨盆異常:骨盆在發育過程受種族,遺傳,營養等因素的影響,其形態,大小因人而異,Shapiro根據骨盆形態不同分為4種類型即女型,男型,扁平型和猿型,實際上完全符合這4種形態的骨盆並不多見,而大多數為它們的混合型,骨盆4種基本形態的特點.
①女型骨盆:最常見,即所謂正常型骨盆,骨盆入口面橫徑較前後徑略長,呈橫橢圓形,有利於分娩,胎頭多以枕前位或枕橫位入盆,但是,若骨盆腔勻稱地狹窄,則為均小骨盆,不利於分娩.
②男型骨盆:骨盆入口面呈雞心形或楔形,兩側壁內聚,恥骨弓小,坐骨棘突出,骶坐切跡窄,坐骨棘間徑<9cm,骶骨下1/3向前傾,使出口面前後徑縮短,故骨盆前後壁也內聚,形成所謂漏鬥型骨盆,這種類型骨盆最不利於胎頭銜接,胎頭多以枕橫位或枕後位入盆,因中骨盆前後徑及橫徑均短小,不利於胎頭旋轉和下降,故常持續於枕橫位或枕後位,其中不少須行剖宮產.
③扁平型骨盆:扁平型骨盆入口面前後徑短,橫徑相對較長,呈橫的扁圓形,骨盆淺,側壁直立,恥聯後角及恥弓角均寬大,坐骨棘稍突,坐骨棘間徑較大,骶坐切跡較窄,骶骨寬而短,胎頭常以枕橫位入盆,一旦通過入口面,分娩即有可能順利進行.
④類人猿型骨盆:人猿型骨盆各平面前後徑長,橫徑短,呈縱橢圓形,骨盆深,側壁直立,稍內聚,坐骨棘稍突,坐骨棘間徑較短,骶坐切跡寬大,骶骨狹長,胎頭常以枕後位入盆,並持續於枕後位,若產力好,胎頭下降至盆底可轉為直後位娩出.
(2)骨盆疾病或損傷:
①維生素D缺乏病骨盆:因兒童期維生素D供應不足或長期不曬太陽所致,維生素D缺乏病骨盆的形成主要是由於患者體重的壓力及肌肉韌帶對骨盆牽拉的機械作用,其次是骨盆骨骼在發育過程中的病理改變,現已極少見,骨盆主要特征:骶骨寬而短,因集中承受自身軀幹重量的壓力而前傾,骶岬向骨盆腔突出使骨盆入口面呈橫的腎形,前後徑明顯變短,若骶棘韌帶松弛,則骶骨末端後翹,僅入口面前後徑縮短:若骶棘韌帶堅實,則骶骨呈深弧形或鉤形,使入口面及出口面前後徑均縮短;骨盆側壁直立甚至外展,出口橫徑增大,維生素D缺乏病骨盆變形嚴重,對分娩極為不利,故不宜試產.
②骨軟化癥骨盆:維生素D缺乏發生於骨骺已閉合的成年人時稱為骨軟化癥,骨盆主要特征:因受軀幹重量的壓力和兩側股骨向上內方的支撐力,以及鄰近肌群,韌帶的牽拉作用,骨盆發生高度變形,但不成比例;骨盆入口前後徑,橫徑均縮短而呈“凹三角形",中骨盆顯著縮小,出口前後徑也嚴重縮小,胎兒完全不能經陰道分娩,即使胎兒已死,由於胎頭無法入盆,也不能經陰道行穿顱術,隻能行剖宮取胎術,骨軟化癥骨盆現已極為罕見.
③骨盆骨折:多發生於車禍或跌傷後,骨折部位多見於雙側恥骨橫支,坐骨支及骶骨翼,嚴重骨盆骨折愈合後可後遺骨盆畸形及明顯骨痂形成,妨礙分娩,骨盆骨折愈合後骨盆攝片很重要,可為今後妊娠能否經陰道分娩提供依據,妊娠後,應仔細做內診檢查明確骨盆有無異常,決定試產應慎重.
④骨盆腫瘤:罕見,骨盆軟骨瘤,骨瘤,軟骨肉瘤皆有報道,可見於骨盆後壁近骶髂關節處,腫瘤向盆腔突出,產程中可阻礙胎頭下降,造成難產.
(3)脊柱,髖關節或下肢疾患所致的骨盆異常:
①脊柱病變性畸形骨盆:脊柱病變多數由骨結核引起,可導致以下兩種畸形骨盆:
A.脊柱後凸(駝背)性骨盆,主要是結核病及維生素D缺乏病所引起,脊柱後凸部位不同對骨盆影響也不同,病變位置越低,對骨盆影響越大,若後凸發生在胸椎,則對骨盆無影響;若後凸發生在胸,腰部以下,可引起中骨盆及出口前後徑及橫徑均縮短,形成典型漏鬥形骨盆,分娩時可致梗阻性難產,由於脊柱高度變形,壓縮胸廓,使胸腔容量減少,增加瞭對心肺的壓力,肺活量僅為正常人的一半,右心室必須增大壓力以維持因妊娠而日益增加的肺血流量,以致右心室負荷量增加,右心室肥大,因此,駝背影響心肺功能,孕晚期及分娩時應加強監護,以防發生心衰.
B.脊柱側凸性骨盆,若脊柱側凸僅累及脊柱胸段以上,則骨盆不受影響;若脊柱側凸發生在腰椎,則骶骨向對側偏移,使骨盆偏斜,不對稱而影響分娩.
②髖關節及下肢病變性骨盆:髖關節炎(多為結核性),小兒麻痹癥下肢癱瘓萎縮,膝或踝關節病變等,如在幼年發病可引起跛行,步行時因患肢縮短或疼痛而不能著地,由健肢承擔全部體重,結果形成偏斜骨盆,由於患側功能減退,患側髂翼與髖骨發育不全或有萎縮性變化,更加重瞭骨盆偏斜程度,妊娠後,偏斜骨盆對分娩不利.
3.骨盆狹窄的程度目前有關骨盆狹窄的程度的劃分尚無統一的標準,主要是因為對測量骨盆的方法上意見不一致,骨盆的測量可以有3種方法,即臨床測量,X線測量以及超聲測量,由於X線可能對胎兒產生危害,目前多數人不主張用X線測量骨盆,至少不應常規應用,超聲測量在臨床尚未普及,故臨床測量仍然是衡量骨盆大小的主要方法,外測量因受骨質厚薄的影響,故有時須加以校正,特別是骨盆入口面的骶恥外徑受骨質的影響最大,故應做手腕圍測量,瞭解骨質的厚薄加以校正,或以內測量對角徑(不受骨質增厚的影響)加以核對.
骨盆狹窄的程度一般分為3級,Ⅰ級:臨界性狹窄,即徑線處於臨界值(正常與異常值之交界),須謹慎觀察此類產婦的產程,但絕大多數病例可自然分娩;Ⅱ級:相對性狹窄,包括的范圍較廣,分輕,中及重度狹窄3種,此類病例需經過一定時間的試產後才能決定是否可能由陰道分娩,重度狹窄時經陰道分娩的可能極小;Ⅲ級:絕對性狹窄,無陰道分娩的可能,必須以剖宮產結束分娩.
(1)入口平面狹窄:入口平面前後徑狹窄較橫徑狹窄多見,按骶恥外徑(外結合徑),入口平面前後徑(真結合徑)及對角徑的長短可將入口平面狹窄分為3級.
(2)中骨盆狹窄:按坐骨棘間徑,坐骨棘間徑後矢狀徑及中骨盆前後徑的長度可將中骨盆狹窄分為3級,坐骨棘間徑及後矢狀徑均需X線攝片測量,而中骨盆前後徑尚可經陰道檢查測定(內測量).
(3)出口平面狹窄:骨盆出口的徑線以坐骨結節間徑(出口橫徑)與後矢狀徑的臨床意義最大,而前者更為重要,如坐骨結節間徑較短,恥骨弓角度變銳,出口面前部可利用的面積即減少,如後矢狀徑有足夠的長度,可以補償坐骨結節間徑之不足,胎兒仍有可能娩出,但若坐骨結節間徑過於短小(≤6cm)時,即使後矢狀徑再大也無法補償,對出口平面狹窄的分級,除需測量坐骨結節間徑,坐骨結節間徑後矢狀徑外,還應參考出口面前後徑的大小,出口面前後徑則為恥骨聯合下至骶尾關節之直線距離,也是胎頭必須通過的出口徑線,若此徑線短小時,胎頭常需處於枕橫位以雙頂徑通過此徑線,正常值為11.8cm,最短也不能少於l0cm.
出口平面狹窄可以根據坐骨結節間徑,坐骨結節間徑後矢狀經及出口前後徑的長短分為3級.

骨產道異常性難產
骨產道異常性難產检查
1.X線骨盆測量:X線攝片骨盆測量較臨床測量更準確,可直接測量骨盆各個面的徑線及骨盆傾斜度,並可瞭解骨盆入口面及骶骨的形態,胎頭位置高低與俯屈情況,以決定在這些方面有無異常情況,但由於X線對孕婦及胎兒可能有放射性損害,因此國內外多數產科工作者均認為隻有在非常必要時才使用.
2.B超骨盆測量:骨盆測量是診斷頭盆不稱和決定分娩方式的重要依據,由於X線骨盆測量對胎兒不利,目前產科已很少應用,臨床骨盆外測量雖方法簡便,但準確性較差,1991年開始,北京協和醫院邊旭明等探討陰道超聲骨盆測量方法,以協助診斷頭盆不稱,方法如下:
(1)於孕28~35周做陰道超聲測量骨盆大小:孕婦排空膀胱後取膀胱截石位,將陰道超聲探頭置入陰道內3~5cm,熒屏同時顯示恥骨和骶骨時,為骨盆測量的縱切面,可測量骨盆中腔前後徑,前據點為恥骨聯合下緣內側,後據點為第4,5骶椎之間,然後將陰道探頭旋轉90?,手柄下沉使骨盆兩側界限清晰對稱地顯示,為骨盆測量的橫切面,可測量骨盆中腔橫徑,兩端據點為坐骨棘最突處,根據骨盆中腔前後徑和橫徑,利用橢圓周長和面積公式,可分別計算骨盆中腔周長和中腔面積.
(2)於孕晚期臨產前1周,用腹部B超測量胎頭雙頂徑和枕額徑,並計算頭圍.
骨產道異常性難產预防
本病暫無有效預防措施,早發現早診斷是本病防治的關鍵.