小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱百科
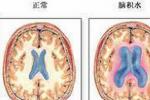
腦積水是指過多的腦脊液在腦室和蛛網膜下腔內積聚,如果大量腦脊液積聚在大腦半球表面蛛網膜下腔,則稱為硬膜下水囊瘤或硬膜下積液,腦室系統內過多的液體積聚稱為腦室內腦積水.小兒腦積水多見於新生兒及嬰兒,常伴有腦室系統擴大,顱內壓增高及頭圍增大.
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱病因
先天性發育異常(30%):
(1)大腦導水管狹窄,膠質增生及中隔形成:以上病變均可導致大腦導水管的梗死,這是先天性腦積水最常見的原因,通常為散發性,性連鎖遺傳性導水管狹窄在所有先天性腦積水中僅占2%.
(2)Arnold-Chiari畸形:因小腦扁桃體,延髓及第四腦室疝入椎管內,使腦脊液循環受阻引起腦積水,常並發脊椎裂和脊膜膨出.
(3)Dandy-Walker畸形:由於第四腦室中孔及側孔先天性閉塞而引起腦積水.
(4)扁平顱底:常合並Arnold-Chiari畸形,阻塞第四腦室出口或環池,引起腦積水.
(5)其他:無腦回畸形,軟骨發育不良,腦穿通畸形,第五,六腦室囊腫等均可引起腦積水.
產傷(30%):
在先天性腦積水中,先天性發育異常約占2/5,而非發育性病因則占3/5,新生兒缺氧和產傷所致的顱內出血,腦膜炎繼發粘連是先天性腦積水的常見原因,新生兒顱內腫瘤和囊腫,尤其是顱後窩腫瘤及脈絡叢乳頭狀瘤也常導致腦積水.
腦室周圍組織損傷(30%):
兒童腦脊液產生過程和形成量與成人相同,平均20ml/h,但其腦積水臨床特點有所不同,兒童腦積水多為先天性和炎癥性病變所致,而成人腦積水以顱內腫瘤,蛛網膜下腔出血和外傷多見,從解剖學上看,腦脊液通路上任何部位發生狹窄或阻塞都可產生腦積水,從生理功能上講,腦積水是由於腦脊液的吸收障礙所致,這種腦脊液的形成與吸收失衡,使腦脊液增多,顱內壓增高使腦組織本身的形態結構改變,產生腦室壁壓力增高,腦室進行性擴大,有人用腰穿灌註方法研究交通性腦積水病人發現,在正常顱內壓范圍內,高於靜息狀態下的顱內壓,腦脊液的吸收能力大於生成能力,稱腦脊液吸收貯備能力,腦室的大小與腦脊液吸收貯備能力無關,而是腦室擴張引起,腦組織彈性力增加,繼而產生腦室內腦脊液搏動壓的幅度增大,這種搏動壓產生腦室的進行性擴大,腦組織的彈性力和腦室表面積的增加與腦室擴張密切相關.
另外,瞬間性腦室內搏動壓增高沖擊導水管部位,出現腦室周圍組織損傷,產生繼發性腦室擴大,正常顱壓性腦積水主要原因是腦室內和蛛網膜下腔之間壓力差不同,而非顱內壓的絕對值增高,該類腦積水阻塞部位在腦脊液循環的末端,即蛛網膜下腔,這種情況雖有腦脊液的生成和吸收相平衡,但是,異常的壓力梯度作用在腦層表面和腦室之間仍可發生腦室擴張,如果損傷在腦脊液吸收較遠的部位,例如矢狀竇內時,腦皮質沒有壓力梯度差,腦室則不擴大,這種情況表現在良性顱高壓病人,此時,有腦脊液的吸收障礙和顱內壓升高,沒有腦室擴大,上矢狀竇壓力升高可產生嬰幼兒外部性腦積水,此時表皮質表面的蛛網膜下腔擴大,這是由於壓力梯度差不存在於皮質表現,而是在腦室內和顱骨之間,產生顱骨的擴張,臨床上巨顱癥的患兒常伴有蛛網膜下腔擴大,有報道兒童的良性顱高壓和腦積水多與顱內靜脈壓升高有關,良性顱高壓病人全部為3周歲以上,顱骨骨縫閉合兒童.
在嬰幼兒中,即使腦內嚴重積水,腦室擴大明顯,前囟穿刺壓力仍在20~70mmH20的正常范圍之內,在容納異常多的腦脊液情況下,顱內壓變化仍很小,這與嬰幼兒腦積水的顱骨縫和前囟未閉有關,有人認為這種代償能力對保護嬰幼兒的智力有重要意義,也提示嬰幼兒腦積水不能以顱內壓改變作為分流治療的指征,腦積水一旦開始則會繼發腦脊液的循環和吸收障礙,另外,多數伴有脊柱裂的腦積水患兒多由於原發性導水管狹窄引起,阻塞主要的部位在第三腦室下部,尤其是出口處,伴隨腦室擴張,從外部壓迫中腦,產生中腦的機械性扭曲,產生繼發性中腦導水管阻塞,這種現象在脊髓畸形和其他原因的腦積水患兒中均可發生,交通性腦積水的兒童在分流一段時間後,由於腦組織本身的變化也會發生中腦導水管阻塞.
腦積水的程度決定腦組織形態變化,由於枕,頂部腦室弧形凸度較大和額角的核團較多,組織較韌等形態結構特征,積水後的頂部腦組織選擇性變薄,先天性腦穿通畸形的腦積水表現腦內局部囊性擴大,在囊壁的順應性超過腦室順應性時,囊性擴大更加明顯,這時病人可表現局灶性神經功能缺失和癲癇發作.
兒童腦積水活檢發現,在早期階段,腦室周圍水腫和散在軸突變性,繼而水腫消退,腦室周圍膠質細胞增生,後期隨著神經細胞的脫失,腦皮質萎縮,並出現軸突彌散變性,同時腦室周圍的室管膜細胞易受到損傷,早期室管膜細胞纖毛脫落,呈扁平狀,以後細胞連接斷裂,最後室管膜細胞大部分消失,在腦室表面膠質細胞生長,這些變化往往同腦室周圍水腫和軸索髓鞘脫失伴行,胼胝體的髓鞘形成延遲,皮質的神經元受累,錐體細胞樹突分枝減少,樹突小棘也少,並出現樹突曲張,這些組織學變化導致兒童的智力低下,肢體的痙攣和智能的改變等臨床表現.
腦脊液的生化分析有助於判斷腦積水的預後,免疫電泳測定腦脊液中的總蛋白增加,提示腦室內,外梗阻,同時,也與腦室周圍白質損傷和血-腦脊液屏障破壞有關,而沒有變性疾病;腦脊液中脂肪酸的濃度與顱高壓成比例升高,梗阻性腦積水解除後,脂肪酸濃度下降,如術後持續性升高,多提示預後不佳,黃嘌呤和次黃嘌呤在腦脊液中的濃度能反應顱高壓性腦室擴大後腦缺氧的情況,在顱高壓糾正後,次黃嘌呤濃度下降;神經節苷脂與兒童腦積水後嚴重智力障礙有關,智力正常的腦積水兒童,腦脊液中的神經節苷脂正常,環磷腺苷與腦積水兒童腦室內感染有關.

小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱症状
小兒腦積水的癥狀:
骨縫分開脊柱側彎靜脈曲張凝視麻痹前囟飽滿脫水下肢呈剪刀步態斜視眼球震顫易激惹
與成人相比,兒童腦積水的臨床表現是根據病人的發病年齡而變化,在嬰兒急性腦積水,通常顱高壓癥狀明顯,骨縫裂開,前囟飽滿,頭皮變薄和頭皮靜脈清晰可見,並有怒張,用強燈光照射頭部時有頭顱透光現象,叩診頭頂,呈實性鼓音即“破罐音"稱Macewen征,病兒易激惹,表情淡漠和飲食差,出現持續高調短促的異常哭泣,雙眼球呈下視狀態,上眼瞼不伴隨下垂,可見眼球下半部沉落到下眼瞼緣,部分角膜在下瞼緣以上,上瞼鞏膜下翻露白,亦稱日落現象,雙眼上,下視時出現分離現象,並有凝視麻痹,眼震等,這與導水管周圍的腦幹核團功能障礙有關,由於腦積水進一步發展,腦幹向下移位,展神經和其他腦神經被牽拉,出現眼球運動障礙,在2周歲以內的兒童,由於眼球活動異常,出現弱視,視盤水腫在先天性腦積水中不明顯並少見,但視網膜靜脈曲張是腦積水的可靠征.
運動異常主要有肢體痙攣性癱,以下肢為主,癥狀輕者雙足跟緊張,足下垂,嚴重時呈痙攣步態,亦稱剪刀步態,有時與腦性癱瘓難以區別,由於三室前部和下視丘,漏鬥部受累,可出現各種內分泌功能紊亂,如青春早熟或落後和生長矮小等及其他激素水平下降癥狀,另外,脊髓空洞癥伴有腦積水者多出現下肢活動障礙,而脊髓空洞癥狀伴脊髓發育不全時,常有脊柱側彎.

小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱检查
小兒腦積水檢查項目:
腦脊液常規檢驗(CSF)尿常規顱腦CT檢查血常規便常規頭顱平片顱腦MRI檢查
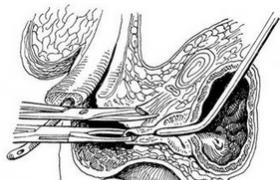
穿刺檢查是診斷和鑒別診斷先天性腦積水的一種簡單方法.
1.前囟穿刺
於前囟距中線2cm處垂直刺入測定是否有硬膜下積液及慢性硬膜下血腫,如果陰性,則緩慢刺向腦室,每進入1~2cm即觀察有無腦脊液流出,一旦發現有腦脊液流出,立即測定壓力及腦皮質厚度.
2.腦室,腰穿雙重穿刺試驗
同時作前囟及腰穿測定,將床頭抬高30°及放低30°,分別記錄兩側的壓力,若為交通性腦積水,兩側壓力可迅速達到同一水平,如為完全梗阻性腦積水,可見兩側壓力高低不同;部分梗阻者,兩側壓力變化緩慢.
3.腦脊液酚紅試驗
可鑒別腦積水是梗阻性還是交通性,作腦室腰穿雙重穿刺試驗測壓力完成後,向腦室內註入中性酚紅1ml,正常情況下,酚紅在12min內出現在腰穿放出的腦脊液內,將腰穿放出的腦脊液滴在浸有堿性液體的紗佈上,有酚紅出現時顏色變紅,如30min以上不出現,則提示為梗阻性腦積水,收集註入酚紅後的2h,12h內的尿液,測定尿中酚紅排出量,診斷梗阻的情況.
另一檢查方法為向腦室內註入1ml靛胭脂,正常情況下,4~5min即自腰穿針中滴出,如不能滴出即表示為完全性梗阻,10~15min滴出者為部分性梗阻.
4.頭圍測量
腦積水小兒頭圍可有不同程度的增大,通過定期測量頭圍可發現是否異常,頭圍測量一般測量周徑,前後徑(直徑)及耳間徑(橫徑),正常新生兒頭周圍徑33~35cm,6個月為44cm,1歲為46cm,2歲為48cm,6歲為50cm,當頭圍明顯超出其正常范圍或頭圍生長速度過快時應高度懷疑腦積水的可能.
5.顱骨平片
可見頭顱增大,顱骨變薄,顱縫分離,前後囟門擴大或延遲閉合等.
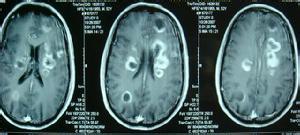
6.顱腦CT
顱腦CT能準確地觀察有無腦積水,腦積水的程度,梗阻部位,腦室周圍水腫等,且可反復進行動態觀察腦積水的進展情況,為判斷療效及預後提供必要的客觀指標,顱腦CT判斷有無腦積水以及腦積水的程度目前尚無統一的可靠指標,1979年Vassilouthis提出采用腦室-顱比率為側腦室前角後部(尾狀核頭部之間)的寬度與同一水平顱骨內板之間的距離之比,若腦室-顱比率小於0.15為正常,若腦室-顱比率在0.15~0.23為輕度腦積水,若腦室-顱比率大於0.23為重度腦積水.
顱腦CT能夠明確許多後天性梗阻病因:
(1)腦室內梗阻性腦積水:一側室間孔阻塞(室間孔閉鎖)而引起單側腦積水或不對稱性腦積水時,則導致該側腦室擴張,當雙側室間孔或三腦室孔阻塞而引起對稱性腦積水時,則雙側腦室擴張.
若導水管阻塞(導水管狹窄)可引起側腦室和第三腦室擴張,而第四腦室的大小和位置一般正常.
第四腦室出口處梗阻(側孔和正中孔閉鎖)則引起全腦室系統特別是第四腦室擴張,如第四腦室囊性變.
(2)腦室外梗阻性腦積水:腦室外梗阻常引起腦室系統和梗阻部位近端的蛛網膜下腔擴張,腦池造影和腦室造影有助於判斷梗阻部位.
(3)“縮窄性腦積水":ChiariⅡ型畸形合並脊髓脊膜膨出時,菱腦向下移位可在顱-椎骨結合處和後顱窩形成狹窄而成為解剖學上的梗阻,其結果造成環繞菱腦的腦脊液循環障礙而發生腦積水,在這種情況下,四腦室向下移位,因之在正常位置上難以辨認,通常在頸椎管內被發現.
7.MRI
腦積水的MRI表現為腦室系統擴大,其標準與CT相同,在MRI上可根據以下表現來判斷有無腦積水:①腦室擴大程度與蛛網膜下腔的大小不成比例.②腦室額或顳角膨出或呈圓形.③第三腦室呈氣球狀,壓迫丘腦並使下丘腦下移.④胼胝體升高與上延.⑤腦脊液透入室管膜的重吸收征.
8.B超檢查
能精確測量兩個額角及整個側室的大小,出生前胎兒的宮內超聲檢查腦積水仍是一種有效的早期診斷方法.
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱预防
1、安全生產,謹防窒息、產傷.孕婦生產時,一定要在環境條件較好的醫院生產,在生產過程中不要拖延產程,謹防圍產兒窒息,防止產傷.這是預防圍產期腦積水兒發生的重要環節.
2、加強產前早期診斷及早終止妊娠,預防腦積水兒的出生.腦積水兒的產前早期診斷是預防腦積水兒出生的重要途徑.由於明顯的腦積水,在孕12-18周即可通過B超查出,所以要加強B超在產前診斷中的應用,及早終止妊娠,預防腦積水兒的出生,降低先天性腦積水的出生率.
3、提倡適當年齡生育從有關資料顯示,腦積水畸胎的發生率有隨孕婦年齡增加而遞增的趨勢.一般25-29歲組發生率最低,但差異無顯著性,30歲以後發生率就有遞增趨勢.
因此,提倡適當年齡生育,對如何預防胎兒腦積水的發生有一定意義.