小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱治疗
(一)治療
1.藥物治療
(1)抑制腦脊液分泌藥物:如乙酰唑胺(醋氮酰胺),100mg/(kg·d),是通過抑制脈絡叢上皮細胞Na+-K+-ATP酶,減少腦脊液的分泌.
(2)利尿劑:呋塞米,1mg/(kg·d).
以上方法對2周歲以內有輕度腦積水者應首選,約有50%的病人能夠控制病情.
(3)滲透利尿劑:山梨醇和甘露醇.前者易在腸道中吸收並沒有刺激性,半衰期為8h,1~2g/(kg·d).該藥多用於中度腦積水,作為延期手術短期治療.另外,除藥物治療外,對於腦室出血或結核和化膿感染產生的急性腦積水,可結合反復腰椎穿刺引流腦脊液的方法,有一定療效.對任何試圖用藥物控制腦積水者,都應密切觀察神經功能狀態和連續檢查腦室大小變化.藥物治療一般隻適用於輕度腦積水,雖然有些嬰兒或兒童沒有腦積水癥狀,但病人可有進行性腦室擴大,這樣一些兒童雖然有代償能力,但終究也會影響兒童的神經系統發育.藥物治療一般用於分流手術前暫時控制腦積水發展.
2.非分流手術
1918年Dandy首先用切除側腦室脈絡叢方法治療腦積水,但是,由於產生腦脊液並非隻限於脈絡叢組織,而且第三腦室和第四腦室脈絡叢沒有切除,手術效果不確切,故停止使用.第三腦室造瘺術是將第三腦室底或終板與腳間池建立直接通道用來治療中腦導水管阻塞.有開顱法和經皮穿刺法,前者由Dandy首先施行.術中將第三腦室底部穿破與腳間池相通或將終板切除使第三腦室與蛛網膜下腔形成直接瘺口.經皮穿刺法是Hoffman等人(1980)首先用定向方法進行三腦室底切開,術中先做腦室造影顯示出第三腦室底,在冠狀縫前方的顱骨上鉆直徑10mm孔,用立體定向方法導入穿刺針,當第三腦室底穿開時可見造影劑流入腳間池、基底池和椎管內.由於這類病人蛛網膜下腔和腦池中缺乏腦脊液,因而手術不能使造瘺口足夠大,常有術後腦脊液循環不充分,腦積水不能充分緩解,目前應用這種方法不多.
3.腦室分流術
Torkldsen(1939)首先報道用橡皮管做側腦室與枕大池分流術,主要適用於腦室中線腫瘤和導水管閉塞性腦積水.以後對中腦導水管發育不良的患者施行擴張術,用橡皮導管從第四腦室向上插到狹窄的中腦導水管,由於手術損傷導水管周圍的灰質,手術死亡率高.內分流術是側腦室和矢狀竇分流,這種方法從理論上符合腦脊液循環生理,但在實際中應用不多.
(1)腦室顱外分流:該手術方法原則是把腦脊液引流到身體能吸收腦脊液的腔隙內.目前治療腦積水常用的方法有腦室-腹腔分流術、腦室-心房分流術和腦室-腰蛛網膜下腔分流術,由於腦室心房分流術需將分流管永久留置於心臟內,幹擾心臟生理環境,有引起心臟驟停危險及一些其他心血管並發癥,目前隻用於不能行腦室腹腔分流術病人.脊髓蛛網膜下腔-腦室分流隻適用於交通性腦積水.目前仍以腦室-腹腔分流是首選方法.另外,既往文獻報道,腦室-胸腔分流、腦室與輸尿管、膀胱、胸導管、胃、腸、乳突和輸乳管分流等方法,均沒有臨床應用價值,已經放棄.
(2)腦室分流裝置由三部分組成:腦室管、單向瓣膜、遠端管.但脊髓蛛網膜下腔-腹腔分流則是蛛網膜下腔管.近幾年來一些新的分流管配有抗虹吸、貯液室和自動開閉瓣等附加裝置.
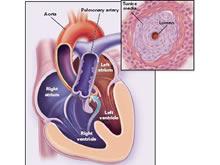
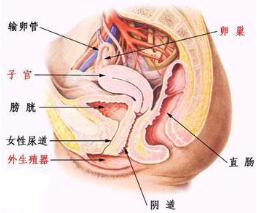
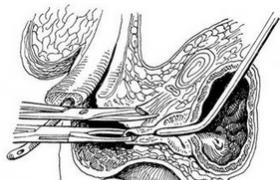
(3)手術方法:病人仰臥頭轉向左,背下墊高,暴露頸部,頭部切口,從右耳輪上4~5cm向後4~5cm,頭顱平坦部切開2cm長口,牽開器拉開,鉆孔,將腦室管從枕角插入到達額角約10~12cm長.一般認為分流管置入額角較為理想,其理由為額角寬大無脈絡叢,對側腦脊液經Monor孔流向分流管壓力梯度小.將貯液室或閥門置入頭皮下固定,遠端管自頸部和胸部皮下組織直至腹壁.腹部切口可在中腹部或下腹部正中線旁開2.5~3.0cm或腹直肌旁切開.把遠端側管放入腹腔.另外用套管針穿刺腹壁,把分流管從外套管內插入腹腔.腹部管上端通過胸骨旁皮下組織到達頸部,在頸部與閥門管相接.
禁忌證:①顱內感染不能用抗生素控制者.②腦脊液蛋白過高超過50mg%或有新鮮出血者.③腹腔有炎癥或腹水者.④頸胸部皮膚有感染者.
(二)預後
由於兒童腦積水的各種手術方式療效不夠滿意,常用的分流術僅能在幾年內保持有效,且有效率低,僅達50%~70%,故預後欠佳.有人總結202例兒童腦積水分流術,僅127例(62.2%)存活,其中34例(26.7%)自行停止而不再依賴於分流,大多數仍不能自行停止.即使分流術效果良好,至成人期也常有智力發育障礙.
另外,腦積水的預後和手術治療的效果取決於有否合並其他異常.單純性腦積水(不存在其他畸形的腦積水)比伴有其他畸形的腦積水(復雜性腦積水)的預後要好.通常伴有腦積水的畸形包括:腦穿通畸形、胼胝體發育不全、腦葉發育不全、積水性無腦畸形、小腦幕發育不全、Chiari畸形、前腦無裂畸形、蛛網膜囊腫、Galen靜脈的動脈瘤等.患單純性腦積水的嬰兒,如果在生後3個月內進行分流手術,有可能發育為正常.
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱饮食
1、多以清淡食物為主,註意飲食規律.腦積水的飲食現代研究顯示,與腦密切相關的物質主要有脂肪(不飽和脂肪酸)、蛋白質、糖、維生素C、維生素B族、維生素E、鈣、微量元素鋅、銅、硒等.
2、根據醫生的建議合理飲食.
小兒腦積水 小兒腦水腫 兒童腦積水 兒童腦水腫 解顱并发症
兒童腦積水如進行手術治療,可能出現以下並發癥:
1.分流系統阻塞
為最常見並發癥,可發生在從手術室到術後數年的任何時間內,最常見於術後6個月.
(1)分流管近端(腦室端)阻塞:可因血凝塊阻塞,脈絡叢粘連或腦組織粘連所致.
(2)分流管遠端(腹腔端或心房端)阻塞:常見原因有:①導管頭端位置放置錯誤(如位於皮下),未進入腹腔.②多次置換分流管及腹腔感染易形成腹腔假性囊腫,發生率為1.7%~4.5%,可出現腹痛,分流裝置處皮下積液.③導管頭端裂隙被大網膜,血凝塊等堵塞.
(3)腦室內出血,腦室炎和腦手術後的腦脊液蛋白或纖維素成分增高,可阻塞分流管閥門.導管連接處脫落等也是分流阻塞的常見原因.
一旦發生分流阻塞,病人的腦積水癥狀,體征就會復發,CT檢查示腦室再度擴大,主要表現為頭痛,惡心,嘔吐和嗜睡,起病的癥狀多種多樣,可突然劇烈起病,也可緩慢起病,顱內壓快速,嚴重升高可導致病人昏迷,慢性癥狀包括易激動,在學校的表現變差或生理發育期遲緩等,偶見新發癲癇或癲癇次數增加.
分流系統阻塞引起的體征與臨床顱內壓增高和分流管功能異常有關,對於腦室分流術後影像學檢查顯示腦室縮小的病人,復查顯示腦室再次擴大時,提示分流系統阻塞,對於沒有先期影像學資料的病人,雖然可能存在分流管阻塞,但腦室正常或輕度增大,此時判斷是否存在分流系統阻塞較為困難,這種情況多見於處於生長發育期的病兒,由於先天畸形的因素,看似正常的腦室其實不正常,此時應先判斷分流系統阻塞部位,再更換分流裝置或加以矯正,判斷方法:穿刺貯液囊抽不出腦脊液或壓下閥門後不能再充盈,提示腦室端不通;若難於壓癟閥門,代表閥門本身或腹腔或心房端梗阻,對於因腦脊液蛋白及纖維素含量過高引起的分流系統阻塞應註意預防,如控制出血,炎癥等,先進行腦脊液外引流,待化驗正常後再進行分流術,疑有腹腔假性囊腫者,經腹部B超確診後,應拔除引流管,切除假性囊腫,在腹腔其他部位重置引流管;若假性囊腫為感染所致,應在感染控制後再行分流術.
2.感染
感染仍然是腦脊液分流術後主要的並發癥之一,感染可造成病人的智力損害,腦室內形成分隔腔,甚至死亡,盡管經過幾十年的努力,許多醫療中心報道的感染率仍為5%~10%,依據受累部位將感染分為:傷口感染,腦膜炎,腹膜炎,分流管感染,多數感染發生在分流術後2個月內.
臨床表現與感染的部位有關,傷口感染有發熱,切口或分流管皮下紅腫,感染時間長時可有傷口流膿,對於慢性傷口感染,分流管可外露,嬰幼兒皮膚薄,分流管易將皮膚磨破造成傷口感染,切口的腦脊液漏常引起污染,然後形成感染,腦膜炎或腦室炎的病人有發熱,頭痛,易激惹和頸強直,腹膜炎比較少見,典型的表現有發熱,厭食或嘔吐和腹部壓痛,常規血液檢查常為多形核白細胞增高,對於腦室外腹腔分流術的病人做血培養無明確的意義,但對發熱的病人應做血培養,同時應做尿或其他感染部位如傷口的細菌培養,頭顱CT或MRI檢查可以明確腦室的大小,不僅可以判定分流管是否有阻塞,而且可以決定是否取出分流管或做腦室外引流.
對於所有沒有傷口感染或皮下分流管外露的病人,應穿刺分流儲液泵抽取腦脊液做細胞計數,革蘭塗片或培養以明確感染的診斷,一旦確診,應立即去除分流裝置,改作腦室外引流,或經腰穿引流,並全身抗感染治療或抗生素腦室內,鞘內用藥,此外,還應考慮真菌感染可能,待感染控制後,重行分流術,術中嚴格無菌操作是預防感染的關鍵環節.
3.分流過度或不足
(1)分流過度:兒童多見,病人出現典型的體位性頭痛,立位時加重而臥位後緩解,CT掃描顯示腦室小,腦脊液測壓可低於0.59kPa(60mmH2O),此時最有效的治療方法是將低壓閥門更換成高壓閥門(較原先高出0.196~0.294kPa(20~30mmH2O).
(2)慢性硬膜下血腫或積液:多見於正壓性腦積水病人術後,原因多為應用低阻抗分流管導致腦脊液引流過度,顱內低壓,常無明顯的臨床表現,復查CT或MRI時顯示皮質塌陷和硬膜下血腫或積液,應用較大阻抗的分流裝置或加裝抗虹吸閥,避免過度引流,有可能預防本並發癥,輕度硬膜下血腫或積液,可保守治療,明顯的或有癥狀的硬膜下血腫或積液,應進行手術治療,前者可行鉆孔引流,後者可行積液-腹腔分流術.
(3)分流不足:病人術後癥狀無改善,影像學檢查發現腦室擴大依然存在或改善不明顯,主要原因是使用的分流管閥門壓力不適當,導致腦脊液排出不暢,需更換合適壓力的閥門,術前判斷病人的實際需要,選擇合適壓力的閥門是預防本並發癥的關鍵.
4.裂隙腦室綜合征
裂隙腦室綜合征(slitventriclesyndrome)發生率為0.9%~55%,可以發生在交通性或非交通性腦積水病人的術後.
裂隙腦室綜合征是指分流手術後數年(平均為4.5~6.5年)出現顱內壓增高的癥狀,如頭痛,惡心,嘔吐以及共濟失調,反應遲緩,昏睡等,CT檢查卻發現腦室形態小於正常,檢查分流管閥門為按下後再充盈緩慢,提示分流管腦室端阻塞.
裂隙腦室綜合征的發病機制是由於腦脊液長期過度引流所致:當腦脊液大量引流後,腦室縮小,分流管腦室端發生功能性阻塞,在腦室順應性較好時,腦脊液積聚可引起腦室的擴大,從而解除瞭阻塞,恢復分流管功能.長期反復的分流管功能性阻塞可導致腦脊液向腦室周圍室管膜下滲出和沿分流管外滲,受損的室管膜纖維化,室旁充血和膠質增生等,使得患者的腦室順應性逐漸降低,這時盡管腦脊液不斷產生,顱內壓不斷增高,但腦室不再擴大,分流管阻塞不能解除,而導致高顱內壓,使用抗虹吸裝置,更換分流管對預防裂隙腦室綜合征並無積極意義,有報道顳肌下減壓可緩解病人的癥狀,減少其發生率.
5.其他並發癥
(1)腦室端的並發癥:分流管腦室端誤插入視神經通路旁時,可引起單眼失明,同向偏盲或雙顳側偏盲等,也有腦室端移到視交叉背部和腦幹等處的報道,應用神經內鏡,在直視下放置分流管,可以避免誤插,如分流術後出現視盤水腫等急性顱內高壓征,或出現視野,視力改變,應考慮腦室端分流管移位可能,一旦明確診斷,需重置分流管腦室端.
(2)腹腔端的並發癥:
①臟器穿孔:多為結腸穿孔,可引起腹膜炎,腦膜炎或腦膿腫.也可刺破胃,陰道,膀胱等,可以不表現腹膜刺激癥,而僅表現為分流管堵塞,或由於腦脊液流失引起的水,電解質失衡,如發現臟器穿孔,應立即手術拔除分流管,並更換分流方式.
②分流管移位:可移位至胸,腹壁及頸部皮下,或頭皮帽狀腱膜下,偶見穿破橫膈,移到胸腔,心包,引起胸腔積液,甚至刺破心臟,造成心臟功能障礙,分流管移到皮下或帽狀腱膜下時,可致分流管堵塞,應更換分流管或行分流矯正術.若胸部X線平片證實分流管移到胸腔或心臟,需立即手術取管,為預防移位可在分流管易活動處加以固定.
③其他:腦脊液肚臍漏,分流管腹腔端纏繞並引起腸梗阻等.
(3)癲癇:發生率約為5%,額角穿刺者多於枕角穿刺者,應用抗癲癇藥物控制發作,同時應排除顱內出血,炎癥,腦積水復發顱內壓增高等可能原因,並作相應處理.