子宮破裂
子宮破裂百科
子宮破裂是指子宮體部或子宮下段於分娩期或妊娠期發生裂傷,為產科嚴重並發癥,威脅母兒生命.主要死於出血、感染休克.隨著產科質量的提高,城鄉婦幼衛生保健網的建立和逐步健全發生率顯著下降.城市醫院已很少見到,而農村偏遠地區時有發生.子宮破裂絕大多數發生於妊娠28周之後,分娩期最多見,目前發生率控制在1‰以下,產婦病死率為5%,嬰兒病死率高達50%~75%甚至更高.
子宮破裂
子宮破裂病因
梗阻性難產(10%):
明顯的骨盆狹窄,頭盆不稱,軟產道畸形,盆腔腫瘤和異常胎位等因素阻礙胎先露下降,子宮為克服阻力加強收縮,子宮下段被迫拉長變薄,最終發生子宮破裂,此種子宮破裂為子宮破裂中最常見類型,破裂處多發生於子宮下段.
子宮瘢痕破裂(20%):
造成子宮瘢痕的原因主要有剖宮產術,子宮肌瘤剝除術,子宮破裂或穿孔修補術,子宮畸形矯形術等;造成破裂的原因是妊娠子宮的機械性牽拉導致瘢痕處破裂或者子宮瘢痕處內膜受損,胎盤植入,穿透性胎盤導致子宮自發破裂,近些年剖宮產術迅速增加,子宮體部縱切口剖宮產再次妊娠容易並發子宮破裂,分析原因除宮體部縱切口和下段橫切口解剖性質不同外,還要考慮感染因素的作用,因為目前采用子宮體部縱切口剖宮產的患者通常經過瞭漫長的產程,多次陰道檢查,感染幾率增加.
濫用宮縮劑(10%):
此處的宮縮劑應該包括各種刺激子宮收縮的物質,包括最常用的縮宮素(催產素)和近些年才應用的米索前列醇,報道的米索前列醇導致子宮破裂的病例越來越多,原因主要包括藥物劑量過大或給藥速度過快,子宮頸不成熟,胎位不正,梗阻性難產,用藥期間對產程觀察不仔細等.
陰道助產手術損傷(10%):
宮口未開全,強行產鉗術或臀牽引術,導致子宮頸嚴重裂傷並上延到子宮下段,忽略性橫位內倒轉術,毀胎術,部分人工剝離胎盤術等由於操作不當,均可以造成子宮破裂.
子宮本身病變(20%):
多產婦,多次刮宮史,感染性流產史,宮腔感染史,人工剝離胎盤史,葡萄胎史等,由於上述因素導致子宮內膜乃至肌壁受損,妊娠後胎盤植入或穿透,最終導致子宮破裂.
2.分類
子宮破裂的分類主要根據破裂原因,破裂時間,破裂部位和破裂程度等因素進行如下分類.
(1)按破裂原因分類:
①自發性子宮破裂多發生於產前,常見於瘢痕子宮和子宮發育不良如雙角子宮等.
②創傷性子宮破裂多發生於產時.
(2)按破裂發生時間分類:
①妊娠期子宮破裂常見於瘢痕子宮和子宮發育不良.
②分娩期子宮破裂多見於經產婦,原因多為梗阻性難產或手術創傷或縮宮素(催產素)使用不當,多數子宮破裂發生於該時期.
(3)按子宮破裂的部位分類:
①子宮體部破裂多見於宮體部瘢痕,胎盤植入和子宮發育不良.
②子宮下段破裂多見於梗阻性難產,不恰當的陰道助產導致子宮頸裂傷並上延.
(4)按子宮破裂程度分類:
①完全性子宮破裂:子宮壁全層裂開,子宮腔與腹腔相通,胎兒和胎盤可嵌頓於子宮破裂口處,也可以進入腹腔,如果胎齡較小,胎盤,羊膜囊包裹胎兒完全進入腹腔.
②不完全子宮破裂:子宮肌壁部分或全層破裂,漿膜層完整,常見子宮下段破裂,形成闊韌帶內血腫,又稱闊韌帶內子宮破裂.
發病機制
子宮破裂的影響包括:
1.出血
子宮破裂通常表現為大出血,出血分為內出血,外出血或混合出血,內出血指出血積聚於闊韌帶內或腹腔內,導致闊韌帶血腫或腹腔積血;外出血指出血自陰道排出.
子宮破裂的出血部位通常包括子宮及軟產道破裂口和胎盤剝離面出血;子宮和軟產道出血通常需要損傷所在部位的大血管,如果軟產道損傷未傷及大血管通常不表現為大出血或活動性出血,胎盤剝離面的出血與胎盤剝離的程度和子宮收縮強度有關,如果胎盤未完全剝離或剝離後未排出宮腔,影響子宮收縮,表現為大出血;反之如果胎盤完全剝離並已經排出宮腔,子宮收縮很好,則胎盤剝離面少量活動性出血.
上述出血指術前出血,術後亦可以出血,原因主要為闊韌帶血腫清除後創面出血或DIC出血,或保守治療子宮出血.
出血除引起失血性休克外,還由於產婦高凝狀態,出血過多,休克時間過長,出現DIC.
2.感染
子宮破裂後,容易出現感染的部位主要有盆腔,腹腔,盆腔腹膜後和軟產道,造成感染的原因主要有:盆腹腔或闊韌帶內與子宮腔和陰道相通,相通後有細菌進入;子宮破裂後大出血,嚴重貧血或DIC,抵抗力下降,容易感染;腹腔或盆腔內的積血或腹膜外的積血,容易感染;子宮破裂後的子宮切除或修補,均於有菌條件下進行;子宮破裂後診斷期間可能有較多的陰道操作;時間較久的子宮破裂更容易導致多部位的各種感染.
另外值得提出的感染是呼吸道感染,引起感染的因素很多,休克時間過長正常呼吸道的排痰和防禦機制受損與之有關,同時不能除外誤吸等因素.
3.導致產道及其他腹腔和盆腔器官組織損傷
子宮破裂的損傷包括手術幹預前和手術幹預後的損傷,手術幹預前的損傷包括子宮體,子宮下段,子宮頸和陰道的各種損傷,同時也可能有原發的由於胎頭壓迫造成的膀胱損傷,子宮破裂患者診斷過程和手術治療過程中的損傷很多,有時甚至超過原發損傷,診斷過程中過多的不必要的陰道操作或檢查,導致產道損傷加重;開腹探查術,清理積血或清理胎兒,胎盤和胎膜,操作不當,導致腸道或大網膜損傷;清理闊韌帶血腫,引起盆底血管,輸尿管和膀胱損傷;子宮破裂時間過長,對腹腔器官的損傷更重.
4.對胎兒的影響
子宮破裂後對胎兒的影響主要是不同時間和不同程度的出血造成的損傷,多數胎兒死亡,存活胎兒的圍生兒發病率和病死率明顯增高,遠期並發癥也明顯增高.

子宮破裂
子宮破裂症状
子宮破裂可發生在妊娠晚期尚未臨產時,但大多數發生在臨產過程中分娩遇有困難時,表現為產程延長,胎頭或先露部不能入盆或受阻於坐骨棘平面或以上,子宮破裂多數可分為先兆子宮破裂和子宮破裂兩個階段.
1、先兆子宮破裂
在臨產過程中,當胎兒先露部下降受阻時,強有力的陣縮使子宮下段逐漸變薄而宮體更加增厚變短,兩者間形成明顯的環狀凹陷,此凹陷會逐漸上升達臍平或臍部以上,稱為病理縮復環(pathologicretractionring),產婦自訴下腹劇痛難忍,煩躁不安,呼吸急促,排尿困難,脈搏增快,由於子宮過頻收縮,胎兒供血受阻,胎心改變或聽不清,檢查腹部,在腹壁上可見一明顯的凹陷,子宮下段隆起,壓痛明顯,子宮圓韌帶極度緊張,可明顯觸及並有壓痛,由於嵌頓於骨盆入口的胎兒先露壓迫膀胱,損及膀胱黏膜,導尿時可見血尿,這種情況若不立即解除,子宮將很快在病理縮復環處及其下方發生破裂.
2、子宮破裂
根據破裂程度,可分為完全性子宮破裂與不完全性子宮破裂兩種.
(1)完全性子宮破裂:
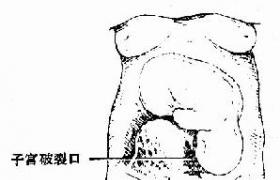
指宮壁全層破裂,使宮腔與腹腔相通,子宮完全破裂一瞬間,產婦常感撕裂狀劇烈腹痛,隨之子宮陣縮消失,疼痛緩解,但隨著血液,羊水及胎兒進入腹腔,出現持續性全腹疼痛,產婦出現面色蒼白,出冷汗,呼吸淺表,脈細數,血壓下降等休克癥狀體征,檢查時有全腹壓痛及反跳痛,在腹壁下可清楚捫及胎體,子宮縮小位於胎兒側方,胎心消失,陰道可能有鮮血流出,量可多可少,撥露或下降中的胎先露部消失(胎兒進入腹腔內),曾擴張的宮口可回縮,子宮前壁破裂時裂口可向前延伸致膀胱破裂,若腹腔內出血多,可叩出移動性濁音,若已確診為子宮破裂,則不必再經陰道檢查子宮破裂口,若因催產素註射所致子宮破裂者,產婦在註藥後感到子宮強烈收縮,突然劇痛,先露部隨即上升,消失,腹部檢查如上所見.
(2)不完全性子宮破裂:
指子宮肌層全部或部分破裂,漿膜層尚未穿破,宮腔與腹腔未相通,胎兒及其附屬物仍在宮腔內,腹部檢查,在子宮不完全破裂處有壓痛,若破裂發生在子宮側壁闊韌帶兩葉之間,可形成闊韌帶內血腫,此時在宮體一側可觸及逐漸增大且有壓痛的包塊,胎心音多不規則,如子宮動脈被撕裂,可引起嚴重腹膜外出血和休克,腹部檢查子宮仍保持原有外形,破裂後壓痛明顯,並可在腹部一側觸及逐漸增大的血腫,闊韌帶血腫亦可向上延伸而成為腹膜後血腫,如出血不止,血腫可穿破漿膜層,形成完全性子宮破裂.
子宮瘢痕導致的子宮破裂雖可發生在妊娠後期,但多數在臨產後,一般先兆不明顯,僅有輕微腹痛,子宮瘢痕處有壓痛,此時要警惕可能亦有瘢痕裂開,但因胎膜尚未破裂,故胎位可摸清,胎心好,如能及時發現並進行處理,母嬰預後好,由於癥狀輕,易被忽視,當裂口擴大,羊水,胎兒和血液進入腹腔才有類似完全破裂的癥狀和體征出現,但無撕裂樣疼痛,有的瘢痕破裂出血很少,產婦感到陣縮停止,胎動消失外,無其他不適,待2~3天後可出現腹脹,腹痛等腹膜炎癥狀,應用縮宮素不當所致的子宮破裂,在用藥後子宮強烈收縮,突感撕裂樣腹痛,腹部檢查有子宮破裂的體征.

子宮破裂
子宮破裂检查
動態觀察血常規的變化在部分情況下也可以協助診斷子宮破裂,特別是闊韌帶內子宮破裂和不典型的子宮破裂,對於可疑的闊韌帶內子宮破裂,動態監測血常規變化可以協助診斷,並且可以粗略估計失血量,註意事項如下:即刻血紅蛋白和紅細胞與入院時的進行比較;定時復查血紅蛋白和紅細胞的動態變化;血常規降低10/L(1g/dl)的血紅蛋白相當於約500ml的失血,註意休克早期,血液濃縮,估計失血量可能少於實際失血量;與陰道失血綜合分析;註意血小板的進行性下降;如有可能動態監測凝血功能和D-二聚體的動態變化.
1.腹腔穿刺或後穹隆穿刺:可明確腹腔內有無出血,腹部叩診移動性濁音陽性,結合病史,體征多可診斷,就不必進行此項檢查.
2.B型超聲檢查:胎兒齊腹腔,胎動,胎心消失;子宮縮小有裂口,腹部有遊離液體.
3.陰道檢查:下降的先露縮回,擴大的宮口縮小,可見有鮮血流出.
子宮破裂预防
子宮破裂嚴重危及母兒生命,且絕大多數子宮破裂都是可以避免的,故預防工作極其重要.
加強計劃生育宣傳及實施,減少多產婦;轉變分娩觀念,提倡自然分娩,降低剖宮產率;加強產前檢查,糾正胎位不正,估計分娩可能有困難者,或有難產史,或有剖宮產史者,應提早住院分娩,密切觀察產程進展,根據產科指征及前次手術經過決定分娩方式,嚴格掌握應用縮宮素的指征,用法,用量,同時應有專人守護;對有子宮瘢痕,子宮畸形的產婦試產,要嚴密觀察產程並放寬剖宮產指征;嚴密觀察產程,對於先露高,有胎位異常的孕婦試產更應仔細觀察;避免損傷性大的陰道助產及操作,如中高位產鉗,宮口未開全即助產,忽略性肩先露行內倒轉術,胎盤植入時強行挖取等.