流行性乙型腦炎 日本腦炎 乙腦
流行性乙型腦炎 日本腦炎 乙腦百科
流行性乙型腦炎(epidemicencephalitisB,簡稱乙腦),是由嗜神經的乙腦病毒所致的中樞神經系統性傳染病.本病主要分佈在亞洲遠東和東南亞地區,經蚊傳播,多見於夏秋季,臨床上急起發病,有高熱、意識障礙、驚厥、強直性痙攣和腦膜刺激征等,重型患者病後往往留有後遺癥.乙腦的病死率和致殘率都很高,屬於威脅兒童健康的主要傳染病之一.夏秋季是乙腦的發病高峰季節,流行地區分佈與媒介蚊蟲分佈密切相關.部分患者留有嚴重後遺癥,重癥患者病死率較高.乙腦病原體1934年在日本發現,故名日本乙型腦炎,1939年我國也分離到乙腦病毒,解放後進行瞭大量調查研究工作,改名為流行性乙型腦炎.
流行性乙型腦炎 日本腦炎 乙腦
流行性乙型腦炎 日本腦炎 乙腦病因
乙腦病毒感染(35%):
乙腦病毒屬於黃病毒科,病毒直徑40nm,核心30nm,成20面體結構,呈球形,電鏡下見此病毒含有正鏈單股RNA大約由10.9kb組成,乙腦病毒為嗜神經病毒,在胞質內繁殖,對溫度,乙醚,氯仿,蛋白酶,膽汁及酸類均敏感,高溫100℃2min或56℃30min即可滅活,對低溫和幹燥的抵抗力大,用冰凍幹燥法在4℃冰箱中可保存數年,病毒可在小白鼠腦內傳代,在雞胚,猴腎及Hela細胞中生長及繁殖,在蚊體內繁殖的適宜溫度是25~30℃,已知自然界中存在著不同毒力的乙腦病毒,而且毒力受到外界多種因素的影響可發生變化.乙腦病毒的抗原性比較穩定,除株特異性抗原外,還具有一個以上的交叉抗原,在補體結合試驗或血凝抑制試驗中與其他B組蟲媒病毒出現交叉反應,中和試驗具有較高的特異性,常用於組內各病毒以及乙腦病毒各株的鑒別.
外感暑熱疫癘(25%):
另外,根據本病的發病季節和臨床特點,中醫學認為本病的主要原因是外感暑熱疫癘之邪侵襲人體所致,由於受邪的淺深和個體抗病能力的差異,因而臨床反映的病情有輕,重及險惡的區別,暑邪雖屬溫病范圍,但與一般溫病的傳變規律有所不同,乙腦的發病,尤其是重型病例,來勢急劇,有“小兒暑溫一經發熱,即見猝然驚厥"的特點,因而衛,氣,營,血各階段之間的傳變界限有時很難分辨,暑為陽邪,易化火動風(高熱抽風),風動生痰(抽風昏迷及痰堵咽喉),痰盛生驚(痰堵氣道,促使抽風),故“熱",“痰",“風"三者是互相聯系,互為因果的病理轉歸,臨床即出現高熱,抽風,昏迷等一系列癥狀,甚則可致正氣內損,正不勝邪,而發生“內閉外脫"的危象,暑多夾濕,故早期階段的某些病例中,由於暑濕鬱阻,而見頭痛如裹,身熱不揚,胸悶嘔惡,神萎嗜睡等濕伏熱鬱的證候,在疾病後期,由於暑邪傷氣,傷阻,筋脈失養,或因餘熱未清,風,痰留阻絡道而產生不規則發熱,震顫,失語,癡呆,吞咽困難,四肢痙攣性癱瘓等癥狀,少數重癥病例,因在病程中氣,陰耗損,臟腑,經絡功能未能及時恢復,可留下後遺癥.
神經細胞病變(20%):
神經細胞變性,腫脹及壞死,尼氏小體消失,核可溶解,胞質內出現空泡,嚴重者在腦實質形成大小不等的壞死軟化灶,逐漸形成空腔或有鈣質沉著,壞死軟化灶可散在腦實質各部位,少數融合成塊狀,神經細胞病變嚴重者常不能修復而引起後遺癥.
發病機制
當人體被帶乙腦病毒的蚊蟲叮咬後,病毒經皮膚毛細血管或淋巴管至單核巨噬細胞系統進行繁殖,達到一定程度後即侵入血循環,造成病毒血癥,並侵入血管內膜及各靶器官,如中樞神經系統,肝,心,肺,腎等,引起全身性病變,發病與否主要取決於人體的免疫力及其他防禦功能,如血腦屏障是否健全等,若腦部患有囊蟲病時可以促進腦炎的發生,病毒的數量及毒力對發病也能起一定作用,且對易感者臨床癥狀的輕重有密切關系,機體免疫力強時,隻形成短暫的病毒血癥,病毒很快被中和及消滅,不進入中樞神經系統,表現為隱性感染或輕型病例,但可獲得終身免疫力;如受感染者免疫力低,感染的病毒量大及毒力強,則病毒可經血循環通過血腦屏障侵入中樞神經系統,利用神經細胞中的營養物質和酶在神經細胞內繁殖,引起腦實質變化,若中樞神經受損不重,則表現為一過性發熱;若受損嚴重,神經系統癥狀突出,病情亦重.
免疫反應參與發病機制的問題,有人認為在臨床上盡管腦炎患者有神經細胞破壞,但大多數患者能很快地幾乎完全恢復,以及在病理上表現具有特征性的血管套(vascularcuff)等,提示免疫病理是本病主要發病機制之一,有人在動物實驗上已證明這種血管周圍細胞浸潤是一種遲發性變態反應,亦有人報道,乙腦急性期循環免疫復合物(CIC)陽性率為64.64%,IgG含量升高,恢復期CIC為42.62%,IgG下降,CIC陽性患者並伴有C3消耗,說明乙腦的發病機制有免疫復合物參與,有屍解報道可在腦組織內檢出IgM,C3,C4,同時在血管套及腦實質炎性病灶中可見CD3,CD4,CD9標記細胞,提出可能有細胞介導免疫和部分體液免疫參與發病機制.
病理解剖:本病為全身性感染,但主要病變在中樞神經系統,腦組織的病理改變是由於免疫損傷所致,臨床表現類型與病理改變程度密切相關.
本病病變范圍較廣,從大腦到脊髓均可出現病理改變,其中以大腦,中腦,丘腦的病變最重,小腦,延腦,腦橋次之,大腦頂葉,額葉,海馬回受侵顯著,脊髓的病變最輕.
1.肉眼觀察肉眼可見軟腦膜充血水腫,腦溝變淺,腦回變粗,可見粟粒大小半透明的軟化灶,或單個散在,或聚集成群,甚至可融合成較大的軟化灶,以頂葉和丘腦最為顯著.
2.顯微鏡觀察
(1)細胞浸潤和膠質細胞增生:腦實質中有淋巴細胞及大單核細胞浸潤,這些細胞常聚集在血管周圍,形成血管套,膠質細胞呈彌漫性增生,在炎癥的腦實質中遊走,起到吞噬及修復作用,有時聚集在壞死的神經細胞周圍形成結節.
(2)血管病變:腦實質及腦膜血管擴張,充血,有大量漿液性滲出至血管周圍的腦組織中,形成腦水腫,血管內皮細胞腫脹,壞死,脫落,可形成栓塞,血循環受阻,局部有淤血和出血,微動脈痙攣,使腦組織微動脈供血障礙,引起神經細胞死亡.
本病嚴重病例常累及其他組織及器官,如肝,腎,肺間質及心肌,病變的輕重程度不一.
流行性乙型腦炎 日本腦炎 乙腦
流行性乙型腦炎 日本腦炎 乙腦症状
潛伏期一般為10~15天,可短至4天,長至21天,感染乙腦病毒後,癥狀相差懸殊,大多無癥狀或癥狀較輕,僅少數患者出現中樞神經系統癥狀,表現為高熱,意識變化,驚厥等.
1.病程典型的病程可分為下列4期.
(1)初期:病初3天即病毒血癥期,起病急,一般無明顯前驅癥狀,可有發熱,神萎,食欲不振,輕度嗜睡,大兒童可訴有頭痛,嬰幼兒可出現腹瀉,體溫在39℃左右,持續不退,此時神經系統癥狀及體征常不明顯而誤為上感,少數患者出現神志淡漠,激惹或頸項輕度抵抗感.
(2)極期:病程3~10天,此期患者除全身毒血癥狀加重外,突出表現為腦損害癥狀明顯.
①高熱:體溫持續升高達40℃以上並持續不退直至極期結束,高熱持續7~10天,輕者短至3~5天,重者可3~4周以上,一般發熱越高,熱程越長,臨床癥狀越重.
②意識障礙:患者全身癥狀加重,且出現明顯的神經系統癥狀和體征,患者意識障礙加重,由嗜睡轉入昏迷,發生率50%~94%,昏迷愈早,愈深,愈長,病情愈重,持續時間大多1周左右,重癥者可達1個月以上.
③驚厥:發生率40%~60%,是病情嚴重的表現,重者驚厥反復發作,甚至肢體強直性痙攣,昏迷程度加深,也可出現錐體束癥狀及四肢不自主運動.
④神經系統癥狀和體征:乙腦的神經系統癥狀多在病程10天內出現,第2周後就少出現新的神經癥狀,常有淺反射消失或減弱,深反射先亢進後消失,病理性錐體束征如巴賓斯基征等可呈陽性,常出現腦膜刺激征,由於病毒毒素侵襲腦血管內皮,脈絡叢上皮細胞,蛛網膜和神經束膜的上皮細胞,產生炎癥和變性,乃出現不同程度的腦膜刺激征,如頸強,凱爾尼格征與佈魯津斯基征陽性,重癥者有角弓反張,嬰幼兒多無腦膜刺激征,但常有前囟隆起,深昏迷者可有膀胱和直腸麻痹(大小便失禁或尿瀦留)與自主神經受累有關,昏迷時,除淺反射消失外,尚可有肢體強直性癱瘓,偏癱較單癱多見,或全癱,伴肌張力增高,膝,跟腱反射先亢進,後消失.
⑤腦水腫及顱內壓增高:重癥患者可有不同程度的腦水腫,引起顱內壓增高,發生率25%~63%,輕度顱內壓增高的表現為面色蒼白,劇烈頭痛,頻繁嘔吐,驚厥,血壓升高,脈搏先加速後減慢,早期神志清楚但表情淡漠,並迅速轉入嗜睡,恍惚,煩躁或譫妄,呼吸輕度加深加快,重度腦水腫的表現為面色蒼白,反復或持續驚厥,肌張力增高,脈搏轉慢,體溫升高,意識障礙迅速加深,呈淺昏迷或深昏迷,瞳孔忽大忽小,對光反應遲鈍,眼球可下沉,出現各種異常呼吸,可進展至中樞性呼吸衰竭,甚至發生腦疝,包括小腦幕裂孔疝(又稱顳葉鉤回疝)及枕骨大孔疝(又稱小腦扁桃體疝),前者表現為意識障礙,逐漸發展至深昏迷,病側瞳孔散大,上眼瞼下垂,對側肢體癱瘓和錐體束征陽性;枕骨大孔疝表現為極度躁動,眼球固定,瞳孔散大或對光反射消失,脈搏緩慢,呼吸微弱或不規則,但患者常突然發生呼吸停止.
⑥呼吸衰竭:發生在極重型病例,發生率15%~40%,極重型乙腦因腦實質炎癥,缺氧,腦水腫,腦疝,低血鈉腦病等引起中樞性呼吸衰竭,其中以腦實質病變為主要原因,延腦呼吸中樞發生病變時,可迅速出現中樞性呼吸衰竭,表現為呼吸節律不規則,雙吸氣,嘆息樣呼吸,中樞性換氣過度,呼吸暫停,潮氏呼吸及下頜呼吸等,最後呼吸停止,當發生中樞性呼吸衰竭呼吸停止後,再出現自主呼吸的可能性極小,此外,又可因並發肺炎或在脊髓受侵犯後,引起呼吸肌癱瘓而發生周圍性呼吸衰竭.
高熱,驚厥,呼吸衰竭是乙腦極期的嚴重癥狀,三者相互影響,尤為呼吸衰竭常為致死的主要原因.
⑦循環衰竭:少數乙腦患者可發生循環衰竭,表現血壓下降,脈搏細速,肢端冰涼並伴有嘔吐咖啡色液體,其產生原因多為內臟淤血,使有效循環血容量減少;胃腸道滲血,出血;乙腦極期因代謝紊亂,毒素吸收產生血管麻痹;心肌病變產生心功能不全;延腦血管舒縮中樞的損害等所致,消化道出血的患者常可危及生命,應予重視.
大多數患者經3~10天極期病程後,體溫開始下降,病情逐漸好轉,進入恢復期.
(3)恢復期:此時患者體溫可在2~5天逐漸下降及恢復正常,意識障礙開始好轉,昏迷患者經過短期的精神呆滯或淡漠而漸轉清醒,神經系統病理體征逐漸改善而消失,部分患者恢復較慢,需達1~3個月以上,重癥患者因腦組織病變重,恢復期癥狀可表現為持續低熱,多汗,失眠,神志呆滯,反應遲鈍,精神及行為異常,失語或者特別多話,吞咽困難,肢體強直性癱瘓或不自主運動出現,癲癇樣發作等癥狀,經過積極治療大多在半年後能恢復.
(4)後遺癥期:後遺癥與乙腦病變輕重有密切關系,後遺癥主要有意識障礙,癡呆,失語及肢體癱瘓等,如予積極治療也可有不同程度的恢復,昏迷後遺癥患者長期臥床,可並發肺炎,褥瘡,尿道感染,癲癇樣發作後遺癥有時可持續終身.
2.嬰兒乙腦臨床特點發病時可表現為輕瀉,流涕,輕咳,喘息,嗜睡,易驚或哭鬧,且驚厥發生率高,無腦膜刺激癥者比例高,但常有前囟隆起,腦脊液檢查正常者較多,並發癥少.
3.老年人乙腦臨床特點60歲以上患者,發病急,均有高熱,病情嚴重,重型及極重型占86.1%及91.7%,出現昏迷時間早,且持續時間長,部分伴循環衰竭及腦疝,病死率高達66.6%,多並發肺內感染,尿路感染,消化道出血,心肌損害等.
4.臨床分型臨床上根據病情輕重的不同,可分為以下4種類型.
(1)輕型:患者神志始終清醒,但有不同程度的嗜睡,一般無驚厥,體溫在38~39℃左右,頭痛及嘔吐不嚴重,可有輕度腦膜刺激癥狀,多數在1周左右恢復,一般無後遺癥,輕型中樞神經系統癥狀不明顯者臨床上常易漏診.
(2)普通型:體溫常在39~40℃之間,有意識障礙如昏睡或昏迷,頭痛,嘔吐,腦膜刺激癥狀明顯,腹壁反射和提睪反射消失,深反射亢進或消失,可有一次或數次短暫驚厥,伴輕度腦水腫癥狀,病程約7~14天,無或有輕度恢復期神經精神癥狀,無後遺癥.
(3)重型:體溫持續在40℃或更高,神志呈淺昏迷或昏迷,煩躁不安,常有反復或持續驚厥,瞳孔縮小,對光反射存在,可有定位癥狀或體征,如肢體癱瘓等,偶有吞咽反射減弱,可出現重度腦水腫癥狀,病程常在2周以上,昏迷時間長者腦組織病變恢復慢,部分患者留有不同程度後遺癥.
(4)極重型:此型患者於初熱期開始體溫迅速上升,可達40.5~41℃或更高,伴反復發作難以控制的持續驚厥,於1~2天內進展至深昏迷,常有肢體強直性癱瘓,臨床上有重度腦水腫的各種表現,進一步發展呈循環衰竭,呼吸衰竭甚至發生腦疝,病死率高,存活者常有嚴重後遺癥.
5.腦部病變定位
(1)腦幹上位:病變累及大腦及間腦,未侵犯腦幹,臨床上有昏睡或昏迷,壓眼眶時出現假自主運動,或去皮質強直,如顳葉損害可致聽覺障礙;若枕葉損害可有視力障礙,視物變形等,眼球運動存在,早期瞳孔偏小或正常,頸皮膚刺激試驗時瞳孔可散大,呼吸始終正常,若丘腦下部病變,該部位是自主神經的較高級中樞,又是體溫調節中樞,可出現出汗,面紅,心悸及心律不齊等自主神經功能紊亂,還可出現超高熱等體溫調節障礙.
(2)上腦幹部位:病變在中腦水平,同時有第3對至第8對腦神經中的部分神經受影響,患者處於深昏迷,肌張力增高,眼球活動遲鈍,瞳孔略大,對光反射差或消失,呼吸異常,呈中樞性換氣過度,引起呼吸性堿中毒,頸皮膚刺激試驗可見瞳孔有反應性擴大現象,但反應遲鈍,若中樞雙側受損,致錐體束下行通路受損,可引起四肢癱瘓,稱去大腦強直,若單側中腦受損,則呈對側偏癱.
(3)下腦幹部位:病變相當於腦橋與延腦水平,伴Ⅸ~Ⅻ腦神經受影響,有深昏迷,壓眼眶無反應,角膜反射及瞳孔反應消失,頸皮膚刺激試驗無反應,瞳孔不擴大,吞咽困難,喉部分泌物積聚,迅速發生中樞性呼吸衰竭.

流行性乙型腦炎 日本腦炎 乙腦
流行性乙型腦炎 日本腦炎 乙腦检查
1.血象白細胞總數增高,一般在(10~20)×109/L左右,個別可達40×109/L,這與大多數病毒感染不同,白細胞分類中可見中性粒細胞高達80%以上,並有核左移,2~5天後淋巴細胞可占優勢,部分患者血象始終正常.
2.血清學檢查
(1)特異性IgM抗體測定:
①免疫熒光技術:用間接免疫熒光法測乙腦特異性IgM抗體,陽性率高,可達97%,有快速敏感的特點.
②捕獲法ELISA(MAC-ELISA):近年采用MAC-ELISA法檢測乙腦特異性IgM具有較強的敏感性與特異性,陽性率為74.4%,其中在病程第4天出現陽性者為93%,可用於早期診斷.
③ABC-ELISA:檢測乙腦特異性IgM抗體敏感,陽性率高,可達到75.3%,用於早期診斷.
(2)血凝抑制試驗:血凝抑制抗體於病程第5天出現,第2周達高峰,可維持1年以上,血凝抑制試驗的陽性率可達81.1%,高於補體結合試驗,但有時出現假陽性,是由於乙腦病毒的血凝素抗原與同屬病毒如登革熱及黃熱病病毒等有弱的交叉反應,故雙份血清效價呈4倍以上升高或單份效價達1∶80以上可作診斷依據,此法操作簡便,可應用於臨床診斷及流行病學檢查.
(3)補體結合試驗:敏感性和特異性較高,抗體出現時間較晚,病後2~3周才開始出現,5~6周達高峰,故不能作早期診斷,一般多用於回顧性診斷或流行病學調查,抗體維持時間約1~2年,抗體效價以雙份血清4倍以上增高為陽性,單份血清1∶2為可疑,1∶4或以上為陽性.
(4)中和試驗:中和抗體於發病後第2周出現,持續2~10年,特異性高,但方法很復雜,僅用於人群免疫水平的流行病學調查,不作臨床診斷用,近年來,中和試驗已為其他測定乙腦病毒抗體的方法所替代,很少采用.
(5)其他血清學方法:如特異性白細胞黏附抑制試驗(LAIT),蝕斑減少中和試驗(PRNT)檢查急性患者血清,其陽性率都比較高.
(6)乙腦病毒抗原測定:用McAb的反向被動血凝法測急性期血清中乙腦病毒抗原陽性率71.5%,是目前較好的快速診斷方法.
3.腦脊液檢查
(1)腦脊液常規檢查:除壓力增高外,外觀無色透明,偶呈輕微混濁,白細胞計數多數輕度增加,多在(50~500)×106/L之間(約占80%),少數可達1000×106/L以上,也有極少為正常者,白細胞計數的高低與預後無關,病初2~5天以中性粒細胞為主,以後則以淋巴細胞為主,蛋白輕度增高,糖正常或偏高,偶有降低,氯化物正常,約有2%~4%的乙腦患者腦脊液常規和生化檢查正常,此外,在起病1~2天內腦脊液天冬氨酸轉氨酶(AST)活性常增高,對於判斷本病預後,腦組織損害有參考意義,腦脊液有變化者需10~14天才恢復正常,個別病例需1個月.
(2)乙腦抗原測定:采用反向間接血凝法(IRHT)測早期腦脊液中的抗原,陽性率為66.7%,本方法靈敏,簡便,快速,不需特殊設備.
(3)特異性抗體測定:用MAC-ELISA法測定患者腦脊液中乙腦病毒IgM及IgG抗體,並與血清中上述兩種抗體出現情況作比較,發現腦脊液中IgM抗體先於血清中出現,病程第2天就可測出,且持續時間較血清中抗體為久,可用於早期診斷.
4.病毒分離乙腦病毒主要存在於腦組織中,疾病的初期取血液及腦脊液分離病毒,其陽性率很低,在病初早期死亡者的腦組織中可分離出乙腦病毒.
5.血氣分析對重癥患者可作血氣分析,以便及早發現呼吸功能衰竭及酸堿代謝平衡紊亂等病理生理變化,近年來,國內對部分乙腦呼吸衰竭患者進行測定,發現多以呼吸性酸中毒為主,其次為呼吸性堿中毒.
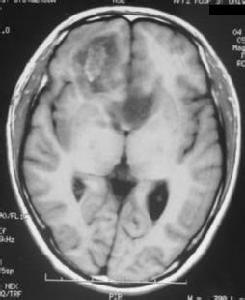
乙腦的CT,MRI特征性表現為雙側丘腦對稱性分佈的病變,CT上病灶呈低密度,低密度部位主要見於丘腦,中腦及基底節,還可見到腦水腫,伴有腦室擴大的腦萎縮等,部分患者急性早期CT可表現正常,顱腦MRI顯示全部病例均有雙側丘腦損害存在,T1加權像病灶多呈混合信號或低信號,T2加權像呈高信號或混合信號,最常見為不同寬度的低信號圍繞著高信號中心,質子密度加權像多呈高信號,除雙側丘腦受損外,大腦皮質,小腦,中腦,腦橋中央,雙側基底節,腦室周圍白質及頸髓至少還有一個部位有異常信號.
6、CT、MRI檢查
乙腦的CT、MRI特征性表現為雙側丘腦對稱性分佈的病變.CT上病灶呈低密度,低密度部位主要見於丘腦、中腦及基底節,還可見到腦水腫、伴有腦室擴大的腦萎縮等.部分患者急性早期CT可表現正常.顱腦MRI顯示全部病例均有雙側丘腦損害存在,T1加權像病灶多呈混合信號或低信號,T2加權像呈高信號或混合信號,最常見為不同寬度的低信號圍繞著高信號中心.質子密度加權像多呈高信號.除雙側丘腦受損外,大腦皮質、小腦、中腦、腦橋中央、雙側基底節、腦室周圍白質及頸髓至少還有一個部位有異常信號.
7、微生物學檢查
采集急性期患者血液或腦脊液,采用ELISA捕捉法檢測是否含有JEV特異性IgM.本法敏感性、特異性、重復性均較好,一般4個小時內即可報告結果,可用於乙腦的快速(早期)診斷與鑒別診斷.
流行性乙型腦炎 日本腦炎 乙腦预防
預防:
1)早期發現病人,及時隔離病人至體溫正常為止.
2)註意病情變化,觀察體溫、脈搏、呼吸、血壓、瞳孔大不不等、呼吸節律失常等征象.
3)消滅蚊蟲孳生地,抓好防蚊,滅蚊措施,切斷傳播途徑.
4)提高人群免疫力,對易感者,尤其是10歲以下兒童,定期作乙腦疫苗接種,一般在流行季節前1-2月進行.如有癱瘓可能給予按摩等,以促進肢體功能的恢復.
據介紹,乙腦疫苗是預防流行性乙腦最有效的方式.目前主要應用的菌苗為死疫苗,全程接種2周後,血清中出現中和抗體、補體結合抗體和血凝抑制抗體,1個月左右達高峰.其中一定量的中和抗體和血凝抑制抗體能中和進入人體的乙腦病毒,從而阻止乙腦病毒侵犯中樞神經系統,達到預防乙腦的作用.剛出生的嬰兒並不會傳染乙腦,這是因為乙腦的中和抗體和血凝抑制抗體還可以通過胎盤傳遞給胎兒,使新生獲得來自母體的被動免疫保護.嬰兒出生後,這種抗體隨著嬰兒月齡的增長而逐漸消失.因此,嬰兒出生八個月時就要開始接種乙腦疫苗.由於乙腦主要經過蚊子吸食攜帶乙腦病毒幼豬的血後,再次叮咬易感人群而引起感染,為此日常生活要註意防蚊.