膀胱結核 A18.102+ 癆淋
膀胱結核 A18.102+ 癆淋百科
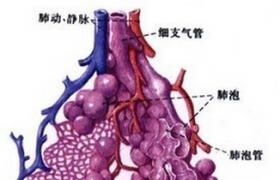
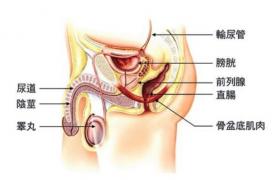
泌尿生殖系結核系繼發於肺及肺外器官(胃、小腸、淋巴結)的結核病灶,腎結核占肺外結核大約20%.而膀胱結核(tuberculosisofbladder)是泌尿系結核的一部分,多由腎結核尿污染以及從黏膜上沿輸尿管蔓延繼發所致,故膀胱結核與泌尿生殖系結核同時存在,病變輕重關系到泌尿系結核的預後.卡介苗(BacillusCalmette-Guerin,BCG)膀胱灌註治療淺表性膀胱癌是最常見的醫源性感染原因.
膀胱結核 A18.102+ 癆淋
膀胱結核 A18.102+ 癆淋病因
一、發病原因
膀胱結核是泌尿系統結核的一部分,多來自腎結核,由於結核尿的污染以及從黏膜下沿輸尿管蔓延所致.
二、發病機制
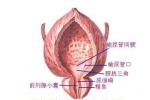
腎結核尿的污染,以及輸尿管結核沿黏膜下的蔓延,使膀胱三角區很快出現充血、水腫,逐漸出現結核結節.三角區首先受累,並很快蔓延到膀胱全壁,結核結節融合,豆渣化,形成潰瘍.潰瘍如果廣泛侵入膀胱肌層,即使切除患腎之後,膀胱肌層中仍會發生嚴重的纖維化.這就使膀胱肌肉喪失伸張能力,容量減少,形成結核性小膀胱膀胱攣縮.膀胱結核性潰瘍嚴重時,少數病例可穿透膀胱全層,侵入及穿透其他器官組織,形成結核性膀胱瘺,如膀胱陰道瘺、膀胱直腸瘺等.也有在膀胱頂部穿孔,尿液流入腹腔,形成急腹癥.膀胱攣縮後,由於膀胱的容量縮小,失去調節膀胱內壓的能力,內壓經常處於相對增高的狀態,再加容量減少,內壓反復加強,造成上尿路積水.另外,膀胱結核形成的瘢痕組織,可致輸尿管口狹窄;還有,膀胱組織纖維化,失去括約作用而使輸尿管口閉合不全,亦是造成上尿路積水改變的因素.這些情況可在膀胱病變活動期出現,亦可在應用抗結核藥物之後,結核病變趨向痊愈而組織纖維化之後發生.
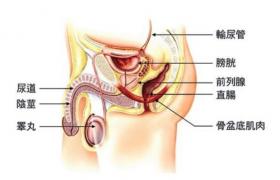
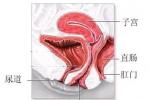
膀胱結核累及尿道,致尿道黏膜潰瘍、糜爛.患者排尿終末時尿道劇烈灼痛,嚴重者可形成結核性尿道狹窄或尿道瘺.
膀胱結核 A18.102+ 癆淋
膀胱結核 A18.102+ 癆淋症状
一、癥狀
除尿頻外,多伴有尿痛、膿尿、血尿等,經抗結核治療後可以好轉.而膀胱攣縮的癥狀除尿頻及尿失禁外,常無尿痛、膿尿、血尿等,經抗結核治療後癥狀不能好轉,有時由於膀胱病變進一步纖維化,癥狀反而加重.
分析病史與臨床表現:
1、有慢性膀胱炎刺激癥狀,經抗生素治療無明顯效果者.
2、尿液呈酸性,有膿細胞,而普通培養無細菌生長者.
3、有肺結核或其他泌尿系以外結核病灶,尿液出現少量蛋白,尿液鏡檢有紅細胞者.
4、附睪、精囊、精索或前列腺發現硬結,陰囊有慢性竇道者.
首先確定患者患有泌尿系結核常有的表現,再結合臨床表現可以確定膀胱結核.但臨床上多不典型,需要與其他疾病相鑒別.雖然結核菌素試驗並不可靠,但診斷泌尿生殖系結核仍有一定價值,特別是以前結核菌素試驗陰性的病人突然轉為陽性,應引起重視.另外血沉也應作為篩選病人的常規檢查.
膀胱結核 A18.102+ 癆淋
膀胱結核 A18.102+ 癆淋检查
一、檢查
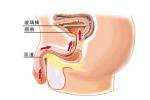
尿液檢查:尿常規可見較多膿細胞、紅細胞.炎癥性痙攣時,膿尿及血尿的程度與尿頻基本一致,而膀胱攣縮時尿頻雖顯著,但尿內炎性細胞並不多.尿液檢查找抗酸桿菌常陽性,聚合酶鏈反應(PCR)技術可提高檢查陽性率且快速.
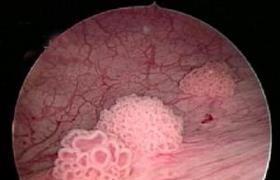
1、膀胱鏡檢查見膀胱黏膜充血、水腫;結核結節或潰瘍形成;並可見膀胱容量變小,活檢可證實為結核.
2、膀胱造影炎癥性痙攣在註入造影劑時感疼痛,膀胱形狀可正常,或呈折疊狀且有膀胱頸部痙攣;而膀胱攣縮患者註入造影劑時不痛,僅有脹感,膀胱甚小呈圓形,邊緣不光滑,不呈折疊狀,重者膀胱頸部張開,後尿道擴張.必要時可用鞍麻作鑒別:炎癥性痙攣在鞍麻後膀胱容量可擴大,而膀胱攣縮則仍不能擴大.
3、結核性膀胱自發破裂時有突發腹痛,腹穿可見黃色尿液,膀胱造影有助於診斷.
4、晚期有貧血、水腫、腎功能不全等表現,IVU檢查可見腎輸尿管結核表現及膀胱容量變小.
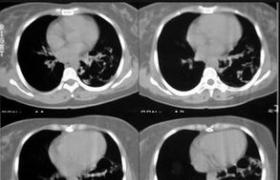
5、CT檢查近年來,CT檢查已被廣泛應用於泌尿生殖系結核的診斷,其優點是對鈣化、腎臟的功能性異常和腎周擴張較為敏感,還能顯示實質瘢痕和表現為低密度的幹酪樣壞死灶.晚期腎臟病變均可顯示腎積水,腎萎縮和腎鈣化.
1、幾種新的診斷方法
(1)放射性核素檢查對腎結核的診斷也有一定價值.Kozia用間接放射性核素藥物造影法觀察結核患者血管狀況,以決定治療方案及判斷治療效果.
(2)Mochalova報道瞭一種診斷腎結核的新方法:先在患者皮下註射結核菌素50U,24h及72h分別測定腎臟的特異性酶轉脒基酶,若其活性增加2倍或2倍以上,即可診斷為腎結核.
(3)對結核診斷的研究正著重於血清學檢測方法,如抗PPD-IgG的檢測,Slatkin等也充分肯定瞭該方法的診斷價值,但各種血清學檢測手段都有一定的假陽性率及假陰性率.即使被公認為比較敏感的酶聯法和放免法的檢測,其陽性率亦僅為70%~80%,特異性為97.5%,正確性為75%左右.
(4)目前較先進的診斷方法當推基因診斷技術,包括核酸探針、轉印指紋和聚合酶鏈反應.最大優點是高敏感、高特異性和快速,還能檢出低活力的結核桿菌和一些非桿菌異型結核桿菌.該技術尚處於初級研究階段,有待於進一步完善與推廣.
二、鑒別
1、慢性膀胱炎也常表現為尿頻、尿急、尿痛、血尿和膿尿.但尿頻的程度較膀胱結核者輕,IVU表現也基本正常,無腎積水和腎臟破壞性病變,中段尿細菌培養陽性,而且無抗酸桿菌生長,經抗菌治療後癥狀可緩解.
2、尿道綜合征主要見於女性,也常表現為尿頻、尿急、尿痛.多伴有下腹部和恥骨上疼痛,尿中無白細胞,無抗酸桿菌生長,IVU示無腎積水和腎臟破壞性病變.
3、尿道炎也常表現為尿頻、尿急、尿痛.嚴重者尿道口有膿性分泌物及初始血尿.尿中可有白細胞,但無抗酸桿菌生長,用抗生素治療效果明顯,IVU示無腎積水和腎臟破壞性病變.
4、間質性膀胱炎也主要表現為尿頻、尿急、尿痛等尿路刺激癥狀.但恥骨上膀胱區疼痛與壓痛尤其明顯.尿常規檢查多數正常,極少膿細胞,無抗酸桿菌生長,IVU示無腎積水和腎臟破壞性病變.可與之鑒別.
5、腺性膀胱炎臨床表現為尿頻、尿急、尿痛等尿路刺激癥狀.但IVU無腎積水和腎臟破壞性病變,膀胱鏡檢查無結核結節形成和黏膜活組織檢查可有助於鑒別診斷.
膀胱結核 A18.102+ 癆淋预防
預防泌尿生殖系結核的根本措施是預防肺結核,由於近年來分子生物學的進展,美國防病中心(1989)提出20年內消除結核病的戰略規劃,人類可能運用新的預防、診斷及治療方法來消滅結核病,主要的措施如下:①防止感染狀態發展成臨床疾病,以往采用異煙肼每天300mg對新近與結核病患者有緊密接觸及其他有可能發展成結核病的群眾進行預防治療,用後結核病發病率下降,減少瞭疾病的傳播.通過短程化療的應用,發現間歇用藥亦可取得類似每天用藥的效果,實驗研究采用利福平與吡嗪酰胺每周2次,用藥2個月即能有效地防止感染發展成結核病,如采用這種方法進行預防治療,則僅用藥10餘次即可大量減少結核病的傳播.②研究結核菌的種、屬特異性(genus-speciesspecific)、表面抗原,制造單克隆抗體並生產結核菌特異性DNA探針以便對結核病作出早期診斷.③1998年Cole等確定瞭結核桿菌DNA的序列,以結核桿菌DNA制作的疫苗在鼠的實驗中,不僅具有預防結核的作用,並可用作治療,消滅藥物治療後殘留下來的結核桿菌,這一突破性進展,將加速控制並消除人類的結核感染.