妊娠合並梅毒
妊娠合並梅毒百科
梅毒與妊娠可相互影響.妊娠梅毒可通過胎盤傳染胎兒,由於妊娠梅毒的胎盤血管梗阻,影響胎兒營養,易發生流產,早產或死產,雖可足月分娩,但約有64.5%胎兒已感染梅毒,發生先天梅毒,其中有15%~20%為早發性先天梅毒.妊娠梅毒對孕婦健康影響甚大,可發生消瘦、乏力、營養消耗,對疾病抵抗力下降.如為早期梅毒,影響健康更為嚴重,除發生上述癥狀外,並可出現發熱、盜汗、貧血、骨關節易被累,可出現骨質脫鈣,關節痛.

妊娠合並梅毒
妊娠合並梅毒病因
妊娠合並梅毒引起死胎、早產與胎盤病變有關.
妊娠合並梅毒
妊娠合並梅毒症状
一、癥狀
患一、二期梅毒孕婦的傳染性最強,梅毒病原體在胎兒內臟(主要在肝、肺、脾、腎上腺等)和組織中大量繁殖,引起妊娠6周後的流產、早產、死胎、死產.
未經治療的一、二期梅毒孕婦幾乎100%傳給胎兒,早期潛伏梅毒(感染不足2年,臨床無梅毒性損害表現,梅毒血清學試驗陽性)孕婦感染胎兒的可能性達80%以上,且有20%早產.未治療的晚期梅毒孕婦感染胎兒的可能性約為30%,晚期潛伏梅毒(感染超過2年,臨床無梅毒性損害表現,梅毒血清學試驗陽性)孕婦,雖性接觸已無傳染性,感染胎兒的可能性仍有10%.通常先天梅毒兒占死胎的30%左右.
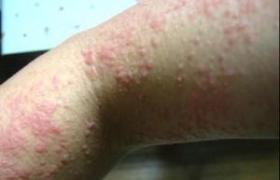
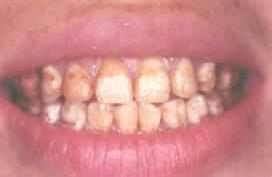
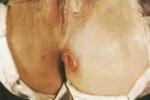
若胎兒幸存,娩出先天黴毒兒(也稱胎傳黴毒兒),病情較重.早期表現有皮膚大皰、皮疹、鼻炎或鼻塞、肝腺腫大、淋巴結腫大等;晚期先天黴素多出現在2歲以後,表現為楔齒狀、鞍鼻、間質性角膜炎、骨膜炎、神經性耳聾等;其病死率致殘率均明顯增高.
妊娠梅毒在診斷時必須詳細詢問其本人及其配偶有無梅毒病史,本人有無流產及早產史.
梅毒孕婦必須進行梅毒血清試驗:
①妊娠前期及中期(或晚期)各1次(勿在分娩前後數日作,易發生假陽性反應);②如丈夫患梅毒而本人無梅毒癥狀,血清反應為陰性,但所生子女10歲前發生晚期梅毒癥狀者,患兒之母按潛伏梅毒處理;
③少數孕婦亦可出現生物學假陽性反應(多為弱陽性).如孕婦及其配偶均無梅毒病史及梅毒癥狀,亦無既往可疑史,兩次血清檢查,一次為可疑,復診時為弱陽性,應繼續進行觀察,暫不給抗梅治療,可每2-3周作血清反應一次,同時作血清定量試驗,觀察滴度有無上升情況.對本人應進行詳細體檢,並於分娩時檢查臍帶及胎盤有無異常.如有可疑,可刮取臍帶靜脈壁及胎盤的胎兒面進行暗視野鏡檢梅毒螺旋體;
④妊娠梅毒常並發頑固蛋白尿,進行抗梅治療常可消失;
⑤凡妊娠梅毒除對孕婦進行全面檢查外,還應對其配偶進行詳細檢查.
妊娠合並梅毒
妊娠合並梅毒检查
一、檢查
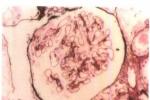
1、病原體檢查即暗視野顯微鏡檢查.在一期梅毒的硬下疳可取少許血清滲出液或淋巴穿刺液,放於玻片上,滴加生理鹽水後置暗視野顯微鏡下觀察,依據螺旋體強折光性和運動方式進行判斷,可以確診.
1、梅毒血清學檢查
①非梅毒密螺旋體抗原血清試驗是梅毒常規篩查方法,包括性病研究實驗室試驗(VDRL)、血清不加熱反應素玻片試驗(USR)、快速血漿反應素環狀卡片試驗(RPR).若VDRL、LJSR及RPR陽性,應做證實試驗.此類檢查主要是檢測患者有無抗心質抗體(反應素)存在,操作簡便,滴度可反應疾病進展,用於普查、婚檢、敏感性高特異性低.
②密螺旋體抗原血清試驗,測定血清特異性抗體,常用方法有熒光密螺旋體抗體吸收試驗(FTAABS)和梅毒密螺旋體血凝試驗(TPHA).近年已開展用PCR技術取羊水檢測螺旋體診斷先天梅毒.
③腦脊液檢查:淋巴細胞l0106/L,蛋白50mg/dLVDRL陽性為神經梅毒.
二、鑒別
與尖銳濕疣、生殖器皰疹鑒別.
妊娠合並梅毒预防
避免接觸病原體.