老年人肺結核病
老年人肺結核病百科
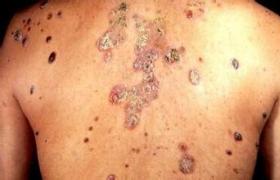
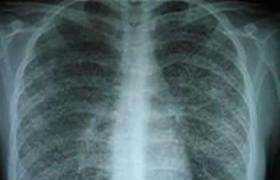
肺結核(tuberculosisoflung)是結核分枝桿菌入侵機體後在一定條件下引起發病的肺部慢性感染性疾病,排菌病人是社會主要傳染源.自1882年RobertKoch發現結核桿菌之後,現代醫學又發明瞭醫用X光技術以及鏈黴素、異煙肼等抗結核化療技術的發展,已形成瞭比較完整而成熟的防治技術措施,使結核病的流行病學和臨床狀況顯著改觀.20世紀50年代我國結核病疫情明顯下降,但20世紀後10年,結核病發病率又有回升趨勢.隨著人口老齡化加快,老年肺結核則相對有上升趨勢,由於老年人肺結核臨床癥狀不典型,誤診率高,療效又差,若治療不得當,病情進展迅速,預後較差,老年人肺結核往往是傢庭結核病的主要傳染源,因此,防治老年肺結核,不但為瞭老年人身體健康,而且還在於消滅或減少傳染源,對結核病的防治有重要意義.
老年人肺結核病
老年人肺結核病病因
(一)發病原因
老年人感染率與發病率有上升趨勢,有關因素考慮:
1.內源性復燃
老年人在青少年期感染瞭結核菌,由於當時機體抗病能力強,未引起發病,到老年期由於免疫力下降,使潛伏體力的結核菌繁殖生長而發病,多數由此發病.
2.病變遷延
老年人青壯年時期患結核病未能治療,病變遷延到老年期.
3.復發
青壯年期患結核病,經治療病變穩定,未被殺滅的結核菌處於暫時休眠狀態,到老年期,由於隨年齡增長,免疫功能降低,加之老年人常患有多種疾病或營養不良,機體免疫功能更趨降低,或有些老年人在治療其他疾病的過程中應用皮質激素或免疫抑制劑,也使免疫功能降低,引起休眠狀態下的結核菌重新繁殖生長,導致結核病的復發.
4.老年期抗病能力低下,反復多次結核菌侵入而發病.
老年人肺結核病
老年人肺結核病症状
1.發病過程和臨床類型
(1)原發型肺結核:老年病人極度少見,為初次感染即發病的肺結核,又稱初染結核,典型病變包括肺部原發灶,引流淋巴管和肺門或縱隔淋巴結的結核性炎癥,三者聯合稱為原發復合征,有時X線上僅顯示肺門或縱隔淋巴結腫大,也稱支氣管淋巴結結核.
(2)血行播散型肺結核:大多伴隨於原發型肺結核,兒童較多見,在成人,原發感染後隱潛性病灶中的結核菌進入血行,偶爾由於肺或其他臟器繼發性活動性結核病灶侵蝕鄰近淋巴血道而引起,由肺靜脈入侵經體循環則引起全身播散性結核病;經肺動脈,支氣管動脈及體靜脈系統入侵者主要引起肺部粟粒性結核;極個別情況下肺部病灶中的結核菌破入一側肺動脈或其分支,引起一側或一部分肺區的粟粒性結核,本型肺結核發生於免疫力極度低下者,誘因包括藥物和疾病引起的免疫抑制,麻疹,百日咳,糖尿病,分娩等,以一次性或短期內大量細菌入侵引起的急性血行播散型肺結核,臨床表現復雜多變,常伴有結核性腦膜炎或其他臟器結核,當少量結核菌間歇性多次入侵血道或機體免疫力相對較好時,則形成亞急性或慢性血行播散型肺結核,病變局限於肺或其一部分,臨床上比較少見.
(3)繼發型肺結核:由於初染後體內潛伏病灶中的結核菌重新活動和釋放而發病,極少數可以是外源性重復感染,本型是成人肺結核的最常見類型,但成人肺結核並不限於此型,常呈慢性重復感染或呈慢性起病及經過,但也有呈急性起病和臨床過程者,稱為慢性結核似不十分確切,而浸潤性肺結核的名稱僅是著眼於病理X線形態,亦非本型結核病的準確表達,根據發病學稱為繼發型或原發後肺結核則是合乎邏輯的,繼發肺結核可以發生在原發感染後的任何年齡,以成人多見,其誘因除全身免疫力降低外,肺局部因素使靜止的纖維包裹性病灶或鈣化灶破潰亦可誘發,但臨床上絕大多數繼發型肺結核並無明確誘因可尋,由於免疫和變態反應的相互重疊以及治療措施的影響,繼發型肺結核在病理和X線形態上又有滲出型浸潤性肺結核,增生型肺結核,纖維幹酪性肺結核,幹酪性肺炎,空肺結核等區分,但繼發型肺結核在形態上極少是單一性的,常是多種形態並存,而僅以某一種為主,隨著強力高效化療的推行,其中不少區分已很少臨床意義,繼發型肺結核好發於兩肺上葉尖後段和下葉背段,肺門淋巴結很少腫大,病灶趨於局限,但易有幹酪樣壞死和空洞形成,排菌較多,不同於大多數原發型肺結核不治自愈,很少排菌的特點,在流行病學上更具重要性.
2.癥狀和體征
肺結核的臨床表現多種多樣,雖然不同類型和病變性質,范圍可以是重要決定因素,但機體反應性和肺功能儲備能力亦有重要影響,例如有的病例X線上病變范圍頗廣,組織破壞甚重,而臨床癥狀較輕.
(1)全身癥狀:發熱為肺結核最常見的全身性毒性癥狀,多為長期低熱,每於午後或傍晚開始,次晨降至正常,可伴倦怠,乏力,夜間盜汗,有的患者表現為體溫不穩定,於輕微活動後體溫略見升高,雖經休息半小時仍難平伏;當病灶急劇進展擴散時則出現高熱,雖稽留熱型或弛張熱型,可以有畏寒,但很少寒戰,出汗一般也不多,肺結核高熱患者盡管可能由於未能及時確診治療而持續不見改善,但全身狀況相對良好,有別於其他感染如革蘭陰性桿菌敗血癥患者的極度衰弱和萎頹表現,其他全身癥狀有食欲減退,體重減輕,易激惹,心悸,面頰潮紅等輕度毒性和自主神經功能紊亂表現.
(2)呼吸系統癥狀
①咳嗽咳痰:浸潤性病灶咳嗽輕微,幹咳或僅有少量黏液痰,有空洞時痰量增加,若伴繼發感染,則痰呈膿性,合並支氣管結核時出現刺激性嗆咳,伴局限性哮鳴音或喘鳴.
②咯血:1/3~1/2病人在不同病期有咯血,破壞性病灶固然易於咯血,而愈合性病變纖維化和鈣化病亦可直接或間接(繼發支氣管擴張)引起咯血,結核病灶的炎癥使毛細血管通透性增高,常表現痰血;病變損傷小血管則血量增加;若空洞壁的肺動脈瘤破裂則引起大咯血;廣泛病變累及支氣管動脈亦易導致大咯血,咯血的臨床癥狀和嚴重性除與咯血量有關外,在很大程度上還取決於氣道清除能力和全身狀態,凡合並慢性氣道疾患,心肺功能損害,年邁,咳嗽反射抑制,全身衰竭等使氣道清除機制受損的狀態均容易導致窒息,咯血易於引起結核播散,特別是中大量咯血時,咯血後持續高熱常是有力提示.
③胸痛:部位不定的隱痛常是神經反射作用引起,固定性針刺樣痛,隨呼吸和咳嗽加重而患側臥位癥狀減輕,常是胸膜受累的緣故,膈胸膜受刺激,疼痛可放射至肩部或上腹部.
④氣急:重度毒血癥狀和高熱可引起呼吸頻率增速,但真正的氣急僅見於廣泛肺組織破壞,胸膜增厚或合並肺氣腫,肺心病時.
(3)體征:取決於病變性質,部位,范圍或程度,病灶以滲出為主或呈幹酪性肺炎且病變范圍較廣時,出現實變體征,叩診濁音,聽診聞及支氣管呼吸音和細濕囉音,繼發型肺結核好發於上葉尖後段,故肩胛間區聞及細濕囉音有極大提示診斷價值,空洞性病變位置淺表而引流支氣管通暢時有支氣管呼吸音或伴濕囉音;巨大空洞性肺結核的體征有胸廓塌陷,氣管和縱隔移位,叩診音濁,聽診呼吸音降低或有濕囉音以及肺氣腫體征,粟粒性肺結核很少肺部體征,偶可並發成人呼吸窘迫綜合征,則見嚴重呼吸困難和發紺,支氣管結核有局限性哮鳴音,尤於呼氣末或咳嗽時易聞及.
3.老年人肺結核表現多不典型,無癥狀者高達26%,與青壯年患者比較有以下特點:
(1)老年肺結核男多於女,男性為女性的4~8倍.
(2)癥狀不典型,由於老年人免疫功能低下,所以結核病中毒癥狀不明顯,起病隱襲,全身癥狀表現為主,呼吸道癥狀輕微,如常表現為貧血,消瘦,食欲減退,嗜睡等,發熱,盜汗癥狀出現幾率顯著低於中青年患者,少數患者則以神志不清,大小便失禁為首發癥狀,或以低蛋白血癥,低鈉低鉀血癥表現為主,極易誤診.
(3)慢性纖維空洞型和血行播散型肺結核患病人數明顯增多.
(4)病變范圍廣泛,空洞型者多,有報道老年肺結核X線表現中,空洞者占53%.
(5)排菌病人多.
(6)病程長,難治,復治病例多,老年人肺結核多由青年期患病遷延而來,或青年時期已治療,老年時由於免疫功能低下而引起復發,病程長,治療難度大.
(7)並發癥與合並癥多,老年人肺結核86.6%有並存病,主要為糖尿病,肺心病,冠心病,高血壓病等.
老年人肺結核病
老年人肺結核病检查
一、檢查
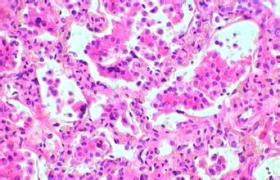
1、痰結核菌檢查為確診肺結核最特異性方法.厚塗片抗酸染色鏡檢快速簡便,陽性率高,假陽性少,為目前普遍推薦.痰抗酸桿菌陽性提供初步診斷.據估計痰塗陽性其結核菌最低濃度為10個/ml,50%~80%肺結核患者痰塗陽性.結核菌培養可以與其他抗酸桿菌得以鑒別,除非已經化療者偶可出現塗片檢查陽性培養檢查陰性,在未治療的肺結核培養的敏感性和特異性均高於塗片檢查.培養菌株進一步作藥敏測定,可為治療特別是復治提供重要參考.塗陽(塗片檢查陽性)病例化療7~10天內對實驗室結核菌生長極少影響,而僅有極少量排菌的塗陰(塗片檢查陰性)病例化療迅速影響培養結果,故必須在化療開始前留取標本.在無痰和不會咳痰的低年兒童清晨抽取胃液檢查結核菌,必要時仍是一種值得采用的方法.在成人應用霧化導痰或經氣管穿刺吸引采樣,亦是可供選擇的采樣方法.結核菌培養的最大缺點是生長緩慢,需要4~6周才見菌落,若連續作藥敏檢測則需3~4月之久,而且還存在陽性率尚欠理想和難於標準化等問題.由於結核菌DNA合成所需酶的結構異常,長期來關於快速培養的研究均無突破.目前應用Bactec460TB系統解決瞭結核菌快速檢測的難題.這采用含放射性14C棕櫚酸為底物的7H12分枝桿菌培養基,當檢測標本接種於該培養基後,若有分枝桿菌存在,則其代謝產物與底物作用生成14CO2後者送入電離室,並自動顯示測定結果.加入NAP(P-nitro-acetylamino-β-hydroxypropiophenone)藥物便可與非典型分枝桿菌相鑒別.此系統亦可進行抗結核藥物的敏感性測定.多數應用表明,Bactec系統用於分枝桿菌的檢測平均9天、結核菌鑒別5天、藥敏試驗6天即能完成,便檢測時間顯著縮短,與常規方法符合率極高.其缺點是設備及試劑昂貴,而且可能低估耐藥性.老年人結核誤診率高,病變范圍較廣,易形成空洞,故痰查結核菌陽性率較高,可高達85.9%.
2、結素試驗結素是結核菌的代謝產物,主要成分為結核蛋白,從液體培養基生長的人型結核菌濾液制備而成.舊結素(OT)抗原不純,可引起非特異性反應.純蛋白衍生物(PPD)優於OT,以硫酸作沉淀制成的PPD-S經WHO定為哺乳類國際標準結素,而WHO委托丹麥生產的定名為PPF-RT-32(加Tween80穩定劑)的結素為國際上所廣泛采用.但是PPD抗原仍然比較復雜.結素試驗常用皮內註射法.以0.1ml結素釋液於左前臂內側皮內註射,使局部成皮後,48~72h觀察和記錄結果.不同結素制劑0.1ml的相應效價和含量見表1.流行病學調查和臨床一般均以5TU為標準劑量.結果判斷以72h局部腫結直徑大小為依據:≤4mm陰性(-),5~9mm弱陽性反應(+),10~19mm中度陽性反應(++),≥20mm或雖然不超過此直徑但不水皰,壞死,為強陽性反應(+++).短期重復試驗可引起復強效應,故臨床應用直接采用標準劑量,不主張從小劑量開始逐漸增加,重復試驗.老年人由於免疫功能低下,結核菌素試驗陽性率低且≥70歲者更低僅10%左右.
3、血清學診斷發展無創性新診斷技術一直是臨床和流行病學的迫切需要.ELISA檢測血清抗結核IgG抗體的免疫學技術有不少研究,但體液免疫在結核病的意義尚不清楚,結核菌抗原復雜,抗體種屬特異性不易確定,仍有待制備出特異性抗原的單克隆抗體,才能提高ELISA免疫學技術在結核病診斷上的敏感性和特異性.基因診斷是檢測結核菌DNA遺傳基因,不同於傳統的針對表現型的診斷技術.現有技術有各種核酸探針,染色體核酸轉印指紋技術和聚合酶鏈反應(PCR)等.這些技術具有敏感性和特異性高、快速、不依賴培養、便於檢出低活力菌等特點.但目前仍處於研究階段,距實用推廣尚須克服不少障礙.隨著分子生物學研究和技術的迅速發展,預期它將為結核病的診斷開辟新途徑.
4、多數老年活動性肺結核患者的血沉加快,血行播散型肺結核患者可有肝功能異常、貧血、白細胞減少等,還可偶見類白血病反應,但缺乏特異性診斷意義.
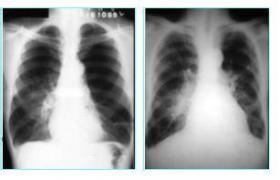
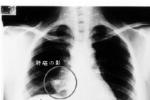
1、胸部X線檢查X線檢查是診斷肺結核的主要手段.對瞭解病變部位、范圍、性質及其演變和選擇治療具有參考意義,典型X線改變有診斷價值.原發型肺結核的特征性征象為肺內原發灶、淋巴管炎和腫大的肺門或縱隔淋巴結組成的啞鈴狀病灶.肺內原發灶可見於肺野區後部位,但以上葉下部或下葉上部近胸膜處居多.早期呈滲出性絮狀模糊陰影,幹酪性變時則密度增深,但常伴明顯的病灶周圍炎,使邊緣極為模糊,嚴重者可出現急性空洞.病變范圍不定,大者占據數個肺段或整個肺葉.淋巴管炎為一條或數條自病灶伸向肺門的條索狀陰影,邊緣常較模糊.腫大淋巴結多見於同側肺門或縱隔,偶爾波及對側,其邊緣或光整(“結節型")或模糊(“炎癥型"),多數淋巴結腫大時呈分葉狀或波浪狀邊緣.急性血行播散型肺結核在X線胸片上表現為散佈於兩肺野、分佈較均勻、密度和大小相近的粟粒狀陰影.這種微小結節透視檢查通常不能發現,病程早期(3~4周前)攝片有時也難以分辨,常因此而延誤診斷.必須攝取高質量胸片,或加攝側位片使兩肺細小粟粒互相重疊以便於病灶顯示.亞急性和慢性血行播散型肺結核粟粒大小和密度不一,多趨於增生型,范圍較局限,一般位於兩上肺.繼發型肺結核的X線表現復雜多變,或支絮片狀,或斑點(片)結節狀,幹酪性病變密度偏高而不均勻,常有透亮區或空洞形成.肺結核空洞又有“無壁"空洞(急性空洞)、厚壁空洞、薄壁空洞、張力性空洞、慢性纖維空洞等不同形態.一般說肺結核空洞洞壁比較光整,液平少風或僅有淺液平.病期稍長則同時出現纖維化或鈣化灶.慢性繼發型肺結核的特征性X線征象是多形態病灶的混合存在,好發於上葉尖後段或下葉尖段,具有診斷意義.但是X線診斷肺結核並非特異性,而且受讀片者水平和經驗,以及肺結核X線表現多變等因素的影響,特別是當病變位於非好發部位或分佈不典型而又缺乏特征性形態時,定性診斷十分困難.
2、胸部CT對於X線胸片檢查無異常發現或表現不典型的病例,應行胸部CT檢查,可以現微小或隱蔽性病變,瞭解病變范圍及組成.
老年人肺結核病预防
1.一級預防
(1)建立防治系統:建立和健全各級結防機構,負責組織和實施治,管,查的系統和全面管理,按本地區疫情和流行病學特點,制定防治規劃,並開展教育,培養良好的生活習慣,培訓治防業務技術人員,推動社會力量參與和支持結核病防治規劃和實施.
(2)早期發現和徹底治療已發現的病人:病例發現主要依靠因癥就診,從中及時發現和診斷出結核病人避免漏診和誤診,必須做到“查出必治,治必徹底",必須徹底治療病人特別是傳染性患者,大幅度降低傳染源密度,才能有效降低感染率和減少發病.
2.二級預防
早期發現結核病患者和對其進行及時治療,防止帶菌和轉慢.
(1)早期發現:加強衛生宣傳,普及有關結核病防治知識,使群眾做好自我檢查和互相監督,一旦發現可疑者,立即到醫院檢查,這對患者本人和整個社會都是有的益,是早期發現和早期治療的有效手段.
(2)早期治療:肺結核的治療包括以下幾個方面:抗結核藥的合理使用,以殺滅和抑制細菌,使病灶愈合;外科手術切除破壞性病變,防治病變播散或造成傳染;對癥治療.
3.三級預防
本期預防建立在二級預防基礎之上,及時的治療可降低並發癥的發生,肺結核的並發癥為:
①大面積雙肺結核功能大面積受損,導致支氣管擴張易繼發肺部感染,二者均可導致功能進一步受損乃至呼吸衰竭.
②長期反復發作導致的慢性纖維空洞型肺結核進一步影響其肺心功能.
③大面積胸膜粘連是結核性胸膜炎治療不當所致,可引起限制性通氣功能障礙,乃至肺心病與呼吸衰竭,因此,在肺結核治愈防止復發是三級預防的關鍵,這便要求臨床醫師在治療時嚴格按照早期,規律,適量,聯合,全程地使用敏感藥物的原則,對待病人,並加強督導,使肺結核患者的病損程序減少到最低,防止復發所帶來的嚴重不良後果,並發癥多因診治不及時或不適當所致,應盡可能使肺結核患者的病損程序減少,在阻止病變進一步發展的基礎上,保存現有肺心功能,充分發揮其潛在的代償能力,使患者達到功能康復.
對因肺結核而病殘者,社會上加以愛護與指導,首先對繼續排菌者進行適當隔離並督導用藥,爭取在強化治療過程中控制痰菌,在此基礎上,要向社會及傢庭進行宣傳,爭取社會和傢庭各方面的關懷和幫助,加強患者功能鍛煉與營養支持都是長期而繁雜的工作,需要傢庭成員的大力參與支持,心理康復是肺結核患者一個容易被忽視的問題,醫務工作者有責任把肺結核的病原體,發病機制,傳播途徑,治療預期目的和當前治療效果如實地向患者進行交代,以消除患者某些不必要的心理顧慮,要向其講明適當的隔離措施的目的及時限,並講明肺結核是一種可以基本控制的傳染性疾病,建立患者戰勝疾病的信心,這對患者積極配合治療及早康復都是有益的.