膽管炎狹窄
膽管炎狹窄百科
膽管急性化膿炎癥反復發作,粘膜糜爛,形成潰瘍,結締組織增生,瘢痕形成而致膽管狹窄.從肝內膽小管到膽總管下端都可以發生狹窄,但以左、右肝管、肝總管及肝段膽管開口處狹窄為常見.狹窄多呈環形,長段形,可多處同時存在.肝內膽管結石常合並肝膽管狹窄.肝膽管狹窄近端擴張,膽色素堆積,肝實質可發生不同程度毀損及纖維化,嚴重者病變肝葉(段)有不同程度萎縮,其餘肝葉呈代償性增生,易繼發感染而發生化膿性膽管炎,感染又可加重狹窄和促使結石形成,形成惡性循環.晚期會發生膽汁性肝硬化和門靜脈高壓癥.其臨床表現、診斷、治療同膽管結石.
膽管炎狹窄
膽管炎狹窄病因
慢性非特異性感染(25%):
此病與潰瘍性結腸炎有關.在感染性腸病時,腸內細菌從門靜脈侵入膽道系統,形成慢性炎癥,膽管壁纖維組織增生,使膽管壁縮窄.有人報告在因潰瘍性結腸炎行結腸切除時,取門靜脈血培養到細菌生長;向動物門靜脈註入細菌,發現膽管周圍出現炎癥.但也有人認為此病與潰瘍性結腸炎沒有根本上的聯系,不論是否伴發潰瘍性結腸炎,都不改變原發性硬化性膽管炎的自然病程和結局.
免疫因素(25%):
此病除常伴有潰瘍性結腸炎外,有的還伴發節段性腸炎、慢性纖維性甲狀腺炎(Riedls甲狀腺炎)和腹膜後纖維炎性硬化癥等疾病.病人血清中的免疫復合物常高於正常人,這些物質沉淀於組織時,可引起局部炎癥.Badenheimer測定病人血清中的免疫復合物,不論是否伴發潰瘍性結腸炎,他們血清中的免疫復合物都顯著高於健康對照組.伴有潰瘍性結腸炎的病人,血清中的抗核抗體、抗平滑肌抗體均有一定比例的陽性,支持瞭這些病人的發病與免疫因素有關的看法.但應用激素或免疫抑制藥治療,雖能改善癥狀,卻沒有改善膽管的病理變化,也不能改變病人的病程.所以,原發性硬化性膽管炎與免疫因素是否有關尚待進一步研究證實.
其他因素(20%):
該病與先天性因素、類圓線蟲感染、酒精中毒、石膽酸等因素有關.
病理生理
本病的主要病理變化,肝內匯管區膽管壁和膽管周圍炎性細胞浸潤,主要是淋巴細胞,少有多核白細胞,偶爾可見巨噬細胞和嗜酸性粒細胞,同時隨著病變的發展而有局灶的小點狀的壞死和纖維組織增生,膽管上皮細胞漸萎縮和消失,出現管壁硬化不光滑而增厚,最終引起膽管管壁的極度纖維化,以致管壁增厚而管腔異常狹窄呈串球樣,其管腔最細者僅如鉛筆芯,直徑不過2mm,病變范圍有時僅累及膽總管的一段,但也有膽總管的大部分甚至左、右肝管同時受累者.多數病例伴有慢性膽囊炎和肝十二指腸韌帶粘連成條索狀,幾乎是見不到膽管樣結構.同時有阻塞性黃疸和膽汁性肝硬化,至病變晚期則可出現門靜脈高壓癥和肝功能衰竭.
膽管炎狹窄
膽管炎狹窄症状
膽管炎性狹窄的癥狀
肝外膽管結石的臨床表現
取決於有無感染及梗阻.一般平時可無癥狀.但當結石阻塞膽管並繼發感染時,其典型的臨床表現為Charcot三聯癥,即腹痛、寒戰高熱和黃疸.①腹痛:發生在劍突下及右上腹部,多為絞痛,呈陣發性發作,或持續性疼痛陣發加劇,可向右肩部放射伴惡心、嘔吐.②寒戰、高熱:膽管梗阻繼發感染後,膽管內壓升高,感染循膽管逆行擴散,細菌及毒素經毛細膽管入肝竇至肝靜脈,再進入體循環而引起全身性感染.約2/3的病人可在病程中出現寒戰高熱,一般表現為弛張熱,體溫高者可達39~40℃.③黃疸:膽管梗阻後即可出現黃疸,其輕重程度、發生和持續時間取決於膽管梗阻的程度,是否並發感染等,有無膽囊等因素.黃疸時常有尿色變深,糞便變淺,有的可出現皮膚瘙癢.膽石梗阻所致黃疸多呈間歇性和波動性.
肝內膽管結石的臨床表現
合並肝外膽管結石時,其臨床表現與肝外膽管結石相似.未合並肝外膽管結石者,可多年無癥狀或僅有肝區和胸背部脹痛不適.如發生梗阻和繼發感染則出現寒戰或高熱,甚至出現急性梗阻性化膿性膽管炎表現.除非雙側膽管均有梗阻或膽汁性肝硬化晚期,肝內膽管結石一般不會發生明顯黃疸.肝內膽管結石並發感染時易引起膽源性肝膿腫,肝膿腫可向膈下穿破,並可進一步穿破膈肌和肺形成膽管支氣管瘺,咳吐黃色味苦的膽汁樣痰液.晚期發生膽汁性肝硬化,可引起門靜脈高壓癥.對病史較長,近期內頻繁發作膽管炎,伴進行性黃疸,腹痛及發熱難以控制,以及消瘦等癥狀時,特別是年齡在50歲以上者,應懷疑合並肝膽管癌的可能.主要表現為肝呈不對稱性腫大,肝區有壓痛及叩擊痛.合並感染和並發癥時,則出現相應體征.
膽管炎狹窄
膽管炎狹窄检查
血生化學檢查
可顯示梗阻性黃疸多項指標異常,血清總膽紅素增高(在同一患者的不同時期會有很大波動),堿性磷酸酶明顯升高,且治療後不易下降至正常水平.血清轉氨酶輕度或中度增高.血常規檢查除在出現膽管炎時白細胞增高明顯外,還可發現淋巴細胞增多,或偶可出現不正常淋巴細胞或嗜酸性粒細胞.免疫學檢查部分病人的免疫球蛋白、抗核抗體、抗平滑肌抗體升高.45%病人IgM升高,75%病人血漿銅藍蛋白增多及尿銅排出增加.但抗細胞線粒體陰性.HLA-DRW52a抗原陽性可達100%.部分病例腎功能有一定損害.
輔助檢查臨床上可有多種表現,在臨床上根據病變部位和范圍.Thompson按部位將其分為4型:Ⅰ型:膽總管遠端硬化性膽管炎;Ⅱ型:繼發於急性壞死性膽管炎的硬化性膽管炎;Ⅲ型:慢性彌漫性硬化性膽管炎;Ⅳ型:合並有腸道炎性疾病的慢性彌漫性硬化性膽管炎.根據硬化性膽管炎病變范圍又分為:①彌漫型,遍及肝內、外膽管;②肝外膽管節段型;③肝內、外膽管硬化伴有肝硬化.
膽道造影檢查
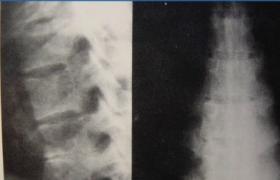
是確定診斷和病變范圍最具說服力的方法,包括ERCP、PTC、術中膽道造影和經T管逆行膽道造影等.其中以ERCP最具優點,不僅可理想顯示肝內、外膽管形態變化,還可顯示胰管病變等.檢查時經ERCP用的導管進一步插至膽囊管以上方能得到肝內膽管的詳細資料,為此常需應用球囊阻斷技術加以協助.PTC僅半數成功率,多用於ERCP失敗者,或已行膽道空腸吻合術後病例.術中膽道造影、經T管逆行膽道造影適於施行手術治療術中或術後協助確診.膽道顯影特征為:①病變部位膽管呈不規則的多發性狹窄,而膽管黏膜表面光滑;②狹窄病變呈局限性或彌漫性,也可呈節段性改變;③狹窄膽管近端輕度擴張;④病變累及肝內膽管時,可見肝內膽管分支減少,僵硬變細似枯樹枝狀或串珠狀、半球狀擴張,內徑2~3mm.約80%病例肝內、外膽管同時受累,20%僅累及肝外膽管,膽總管(CBD)內徑小於4mm,壁顯著增厚,膽系無結石和腫瘤征象.膽囊受累時則膽囊壁厚,功能減退或消失.
B型超聲檢查
由於內鏡逆行膽道造影和經肝膽道造影是侵襲性檢查手段,B型超聲技術已成為進行診斷的一種非侵襲性替代方法.典型的B超聲像學為:①膽管管腔明顯狹窄,多呈均勻一致,一般為4mm,在節段性或局限性PSC可見擴張膽管;②膽管壁明顯增厚,一般為4~5mm;③肝內膽管回聲增強;④累及膽囊可見壁增厚,功能減弱;⑤聲像圖無結石及腫瘤.
磁共振膽道造影(MRC)
膽管樹顯像技術在診斷中有幫助作用.數個肝葉內不與中心膽管相連的外周膽管的輕度擴張是MRI征象,但因MRC空間分辨力受限,降低其在揭示膽管狹窄中的作用.
99mTc-DISIDA掃描
用99mTc標記的二異丙基氨甲酰亞胺乙酰乙酸行膽道閃爍造影是一種對可疑患者的非侵襲性檢查.靜脈註射後,連續γ照像,因為肝實質廓清的延遲,借以確定主膽管不同分支的阻塞,顯示肝內擴張膽管和肝內、外膽管狹窄部位及程度,分辨力低是其缺點.
CT
可顯示患者肝內膽管的擴張和變形.
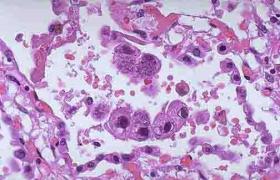
肝臟組織學檢查
大部分患者肝臟活檢中都可以看到組織學的異常.常見的組織學異常包括:外周膽管纖維化和炎癥、水腫和纖維化,膽管和小導管(ductule)的局灶性增殖,局灶性膽管阻塞和缺失,銅沉積和膽汁淤積.典型的表現為外周膽管同心圓樣纖維化,伴有或不伴有肝門部膽管的增生,但這些改變僅在楔形活檢中可見,而細針穿刺時很少能見到.
膽管炎狹窄预防
(1)註意加強營養,進食註意高糖、高蛋白、高維生素、低脂、易消化飲食.
(2)急癥病人應接受禁食及靜脈輸液,並隨時註意腹痛的部位、性質、有無寒戰、高熱、休克等.配合術前皮膚準備、配血等.
(3)有瘙癢時,註意保持皮膚清潔衛生、洗澡更衣、接受肌註維生素K1.
(4)積極治療膽道系統疾病,少吃高脂肪高膽固醇的食品.