嬰幼兒胃食管反流治疗
1.手術治療
(1)適應證與禁忌證:小兒胃食管反流需行手術治療的僅占全部患兒的5%~10%,故手術適應證需要慎重選擇.下列情況為抗反流手術指征:①內科系統治療無效或停藥後很快復發者;②先天性膈疝引起反流者;③有嚴重的反流並發癥,如食管炎合並出血、潰瘍、狹窄等;④由反流引起的反復發作性肺感染、窒息等;⑤客觀檢查證實為病理性反流者(如動態pH監測);⑥堿性胃食管反流.
需要慎行抗反流手術的情況有:①內科治療不充分:包括體位療法,飲食調整及餐後和入睡前服用制酸劑等,若經過至少6周治療,反流癥狀仍持續存在,可考慮行放射性核素檢查胃排空情況,若胃排空障礙,可加用胃動力藥,仍不能控制癥狀者,再考慮外科治療.為有效治療胃食管反流及其合並癥,最好由消化兒科與兒外醫師合作,制定全面的治療方案.②新生兒期及小嬰兒的胃食管反流:絕大多數發生於此期的胃食管反流為生理性,隨年齡增加,逐漸緩解、自愈.少部分病理性胃食管反流通過內科治療也能收到良好的效果,故選擇手術療法應十分慎重.③缺乏反流性疾患的客觀證據:如對反復發作的上呼吸道感染、窒息、不能完全肯定由反流引起者,不應貿然手術治療.否則會擴大手術指征,導致不良的治療結果.
(2)手術原則:抗反流手術是通過胃底賁門部的解剖重建,恢復其正常的關閉能力,阻止反流發生,即能正常吞咽,又能在需要時發生嘔吐.抗反流手術的基本原則是:①提高食管下括約肌靜息壓力:一般恢復到胃靜息壓力的2倍水平,以維持食管胃之間的正壓屏障,通常以胃底折疊環繞食管遠端來實現.有關資料表明胃底折疊程度大小與括約肌壓力增高成正比,以Nissen360°胃底折疊術術後壓力升高最為顯著.②維持足夠長度的腹段食管:腹段食管處於腹腔正壓環境之中,術中應遊離腹段食管1.5~2.0cm長,以維持賁門部的關閉狀態.臨床上無論Nissen、Belsey和Hill手術平均可增加腹段食管長度1cm左右.③重建的賁門部在吞咽時應能松弛:生理條件下,吞咽經迷走神經使食管下括約肌和胃底弛緩,持續10s左右,然後迅速恢復吞咽前的張力.術中應註意保護賁門部的神經支配,防止迷走神經損傷,否則可能導致賁門部松弛,張力喪失.
(3)常用手術方法:
①Nissen手術:即360°全胃底折疊術,是目前臨床常用的抗反流手術.典型Nissen手術取左肋下切口,但臨床多用上腹正中切口,進腹後切斷左側三角韌帶,向右牽拉肝左葉,顯露腹段食管,在其前面切開後腹膜,切開膈食管膜,遊離足夠長的腹段食管,以紗佈條繞過牽引之.然後遊離胃底,於小彎側切開肝胃韌帶上部,大彎側切開脾韌帶並離斷胃短血管,胃底的遊離應達到折疊縫合後沒有張力.遊離過程中註意保護迷走神經.將遊離的胃底後壁經賁門後面拉向右側,在食管下端前面與移位的胃前壁相遇,完成胃底對食管胃連接部的環行包繞.然後行胃底折疊縫合,折疊的胃底切忌縫合過緊,縫合部分應通過術者食指.在食管後面縫合左、右膈肌腳,以縮窄膈裂孔,縫合完畢,食管旁可容食指通過裂孔.
實際上Nissen胃底折疊術經多位作者的改進,已包含瞭多種不同手術方法,其趨勢是力求更短的胃底包繞縫合.DeMeester倡導隻縫一針的折疊術,以減少吞咽困難和氣頂綜合征(gasbloatsyndrome,GBS).其他改良術式還有如減少胃底包繞度數(小於360°)的部分胃底包繞術.
此外,Nissen手術還可與其他手術聯合進行,以治療一些較為復雜的胃食管反流病人.如Collis-Nissen手術可用於短食管病人;Thal-Nissen用於消化性食管狹窄;對賁門失弛癥行食管肌層切開同時行全胃底折疊術,這些手術的術後結果及其術式評價尚有爭論.
Nissen手術概括起來可有以下幾方面:A.升高食管下括約肌壓力,形成有效的食管胃抗反流正壓屏障.B.增加腹段食管長度,充分維持賁門部的閉合狀態.C.折疊的胃起活瓣作用,允許食管內容單方向通過;D.緊縮瞭膈食管裂孔.
根據大量文獻報道,Nissen手術治愈率可達88%,90%~96%病人術後癥狀緩解.DeMeester與Goodill對13例和9例胃食管反流手術的動態pH監測顯示,酸性反流指數均恢復至正常范圍.
Nissen手術一般經腹入路,下列情況應考慮經胸操作為宜:A.抗反流手術失敗者,二次手術;B.伴有短食管;C.胸內有病變需處理者,如食管潰瘍或膈上憩室等.
②Belsey4號手術(BelseyMarkⅣ):為240°胃前壁部分折疊術,手術優點是:A.充分遊離下段食管,使食管下括約肌恢復成較長的高壓區帶;B.左側經胸入路暴露充分;C.尤其適合嚴重食管炎、食管運動障礙病人和復發性胃食管反流.其缺點是食管壁肌纖維薄弱,縫合後有切割、撕脫的可能.此外,部分胃底折疊能否充分有效防止反流尚有爭論.
③Hill手術:為經腹胃後固定術(transabdominalposteriorgastropexy),常用於食管裂孔疝修復,手術原則為:A.恢復腹段食管長度;B.增加胃食管角(His角);C.緊縮賁門部套索纖維,加強食管下括約肌功能;④縮窄膈裂孔.
(4)手術療效判定:抗反流手術療效的判定可參考如下指標:①胃食管反流癥狀及合並癥完全消除;②能夠打嗝,排出胃內多餘氣體;③必要時可嘔吐;④胃食管反流的客觀檢查如24h動態pH監測、胃食管動力學檢查等恢復或接近正常范圍.
2.一般治療小兒尤其是新生兒、嬰兒的胃食管反流治療中,體位與飲食喂養十分重要.
(1)前傾俯臥位:患兒體位以前傾俯臥30°位最佳(包括睡眠時間).Meyers和Herbst相繼證實,此種體位的優點是食管胃連接處位於最上方,減少瞭與酸性物的接觸,較睡眠右側臥位或上半身抬高位,更利於胃排空和減少反流.Orenstein等經觀察證實:常用的體位治療(常規的>45°或端坐位)反而促使胃食管反流加劇,Jolly椅坐位發生反流次數是前傾俯臥30°位的4倍.
(2)高蛋白低脂肪餐:正常生理性胃食管反流很罕見發生在睡眠期,多數在餐後2h之內,所以喂養可采用黏稠厚糊狀食物,少量、多餐以高蛋白低脂肪餐為主能改善癥狀或減少嘔吐次數,晚餐後不宜再喝飲料以免發生反流,避免應用刺激性調味品和影響食管下括約肌張力的食物和藥物.
3.藥物治療近10年來發展很快,主要藥物為促胃腸動力劑與止酸劑兩大類,合用對反流性食管炎療效更佳.藥物治療胃食管反流在成年人與較大兒童中已積累瞭較多的經驗,但在新生嬰兒期目前僅處在觀察、試用研究中,故對後者應用時要慎重.
(1)促胃腸動力藥:
①氯貝膽堿(氨甲酰甲膽堿)(Bethanechol):擬副交感神經藥,增加食管下括約肌張力,減少胃食管反流,也能增進食管收縮幅度,有清除酸性物質及促進胃排空的作用,小兒劑量為8.7mg/m2體表面積.副作用主要表現腹部痙攣、腹瀉、尿頻與視力模糊等,但副作用輕、短暫.哮喘是用藥的相對禁忌證.
②甲氧氯普胺(Metoclopramide):為周圍與中樞神經系統多巴胺受體拮抗藥,可促使節後神經末梢乙酰膽堿釋放,增加食管收縮幅度和食管下括約肌張力,促進胃排空,對胃酸分泌無作用.小兒劑量每次mg/kg,3~4次/d.但長期服用副作用嚴重,約1/3患兒服用後出現神經、精神癥狀,如焦慮、不安定、失眠及急性錐體外系癥狀,往往迫使中止服藥,臨床長期服用並不理想.
③多潘立酮(Domperidone,嗎丁林):其抗嘔吐和胃動力學作用基於它拮抗多巴胺受體,影響胃腸運動.由於對血腦屏障的滲透力差,故對腦內多巴胺受體幾無抑制作用,因此可排除精神和神經副作用.本藥可使胃腸道上部的蠕動和張力恢復正常,促使胃排空,增加胃竇和十二指腸運動、協調幽門的收縮,還可增強食管的蠕動和食管下括約肌的張力.兒童劑量每次mg/kg,3~4次/d.副作用偶見輕度瞬時性腹部痙攣及可觀察到血清泌乳素水平增高,但停藥後即可恢復正常.服用本藥時尚需註意同時使用抗膽堿能藥品可能會減弱藥物作用.另外,在1歲以下兒童由於其代謝和血腦屏障功能發育尚不完全,故對幼兒給藥應非常小心.
④西沙必利:系一種新型有效的食管、胃腸道新動力藥.它可增加胃排空及食管下括約肌壓力,部分作用類同膽堿能機制,包括從肌間神經叢中釋放乙酰膽堿,對胃酸分泌無作用,也不增加食管蠕動.作用范圍較廣,能改善整個消化道的運動功能.兒童用量0.3mg/kg,3次/d,出生後5天至11個月嬰兒可用每次~0.2mg/kg,3次/d.據報道在服用3~7天後即可明顯改善反流.如合並支氣管肺部病變,於服藥後,至數周不但反流消失,肺部癥狀也獲改善或消失.藥物副作用少,僅有少數患兒發生短暫的腹鳴、稀便,系由於胃腸道運動活動增強所致.
(2)止酸藥:
①西咪替丁(Cimetidine,甲氰咪胍):組織胺H2受體阻斷藥,此藥對減少胃酸分泌有效.近年Cucchiara報道用該藥與配合抗酸藥物治療反流性食管炎較有效.兒童劑量每天20~40mg/kg.其副作用少.一般未發現嚴重不良反應.可有血肌酐輕度增高或血清轉氨酶升高,停藥後即可恢復正常.少數長期服用可出現男性乳房發育,有時有頭痛、便秘和腹瀉,一般不影響治療.也偶見藥熱、皮疹,胃功能減退者應酌情減量.
②雷尼替丁(Ranitidine):作用迅速,是有效的組織胺H2受體拮抗藥.作用較西咪替丁強,它能抑制激發性胃酸分泌,即減少其分泌量,也降低其中所含的酸度與胃蛋白酶.雖無提高食管下括約肌張力的作用,但對治療反流性食管炎有良效.小兒劑量5~10mg/kg.不良反應少,國外應用多年從未見有嚴重不良反應的報道.少數患兒(7%~8%)出現乏力、頭痛、頭昏和皮疹.腎功能減退的患兒應酌情減少用量.
③奧美拉唑(Omeprazole):是新一類的胃酸分泌抑制藥,取代瞭苯並咪唑.其特征是可抑制H/K-ATP酶,阻斷胃壁細胞H分泌的最後共同通道.在體內測量奧美拉唑和西咪替丁對組織胺刺激胃酸分泌的抗分泌作用,前者比後者強10倍.
④法莫替丁(Famotidine):據文獻報道法莫替丁治療Ⅰ、Ⅱ期反流性食管炎有良效,Sekigochi報道成人用藥12周內82%患者內鏡檢查愈合.其與奧美拉唑對小兒病例的應用尚在觀察中,應用尚未普遍.
(3)黏膜覆蓋藥物:反流性食管炎有潰瘍形成或有黏膜糜爛時,此藥可覆蓋在病損表面形成一層保護膜,減輕癥狀,促進愈合.此類藥有硫糖鋁(sucralfate)、藻酸鹽抗酸藥Gaviscon、枸櫞酸鉍鉀(膠體次枸櫞酸鉍,CBS)等.近期,國內市場上也采用雙八面體蒙脫石(思密達)治療食管炎,收到十分滿意的療效,雙八面體蒙脫石對消化道黏膜具有強的覆蓋能力,並通過與黏液糖蛋白的相互結合,修復和提高黏膜屏障對攻擊因子的防禦功能.
嬰幼兒胃食管反流饮食
根據醫生的建議合理飲食.
嬰幼兒胃食管反流并发症
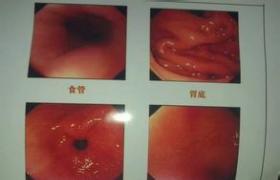
1.食管狹窄:長期反復的胃食管反流可引起食管炎,食管鏡檢查可見黏膜充血,水腫,糜爛,潰瘍,纖維組織增生,進而瘢痕形成,導致食管狹窄甚至短縮,有報道8%~20%的反流性食管炎將發展成為食管狹窄,臨床表現為吞咽困難,飲食質地改變,如進固體食物發噎,喜進軟食或流食,嚴重者進食速度稍快,即可發生嘔吐.
2.出血和穿孔:反流性食管炎由於黏膜充血糜爛,可發生少量出血,長期可引起小兒不同程度的缺鐵性貧血,少數嚴重病例由於食管潰瘍可發生較大量出血,甚至穿孔.
3.Barrett食管:為慢性胃食管反流的嚴重合並癥,正常情況下食管下端鱗狀上皮與賁門黏膜柱狀上皮犬牙交錯地移行,形成齒狀線(Z線),作為慢性反流性食管炎的後果,食管下段出現柱狀上皮區,而正常的鱗狀上皮區被破壞,由再生性更強的鄰接區或腺導管柱狀上皮所取代,即形成Barrett上皮,化生的上皮有胃,小腸和結腸的上皮,組織學上類似於黏液細胞,杯狀細胞和絨毛結構,臨床表現為典型的反流癥狀,在成人Barrett食管合並食管腺癌比一般人群高30~50倍.