水痘 水泡 水瘡 水花
水痘 水泡 水瘡 水花百科
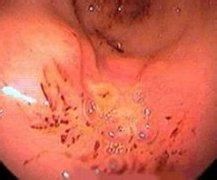
水痘是由水痘帶狀皰疹病毒初次感染引起的急性傳染病.傳染率很高.主要發生在嬰幼兒,以發熱及成批出現周身性紅色斑丘疹、皰疹、痂疹為特征.冬春兩季多發,其傳染力強,接觸或飛沫均可傳染.易感兒發病率可達95%以上,學齡前兒童多見.臨床以皮膚粘膜分批出現斑丘疹、水皰和結痂,而且各期皮疹同時存在為特點.該病為自限性疾病,病後可獲得終身免疫,也可在多年後感染復發而出現帶狀皰疹.
水痘 水泡 水瘡 水花
水痘 水泡 水瘡 水花病因
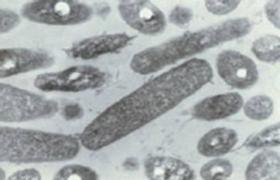
水痘-帶狀皰疹病毒(Varicellazostervirus,VZV),呈磚形、直徑為150-200nm,核酸為DNA,有立體對稱的衣殼,在細胞內繁殖.患者是唯一的傳染源.VZV存在於患者的呼吸道分泌物,皰疹和血液中,經飛沫或直接接觸皰液而傳染,已知VZV可經醫療器械傳播.VZV主要經呼吸道侵入,在粘膜上生長繁殖,然後入血和淋巴液,在網狀內皮細胞內第二次繁殖引起病毒血癥和全身病變.主要損害部位在皮膚,偶爾累及內臟.
其外為20面體核衣殼,衣殼表面有一層脂蛋白包膜,內含補體結合抗原,不含血凝素或溶血素.
該病毒僅有一個血清型,可在人胚纖維母細胞、甲狀腺細胞中繁殖,產生局灶性細胞病變,細胞核內出現嗜酸性包涵體和多核巨細胞.人為唯一的宿主.
VZV生活能力較弱,不耐高溫,不能在痂皮中存活,易被消毒劑滅活.但能在皰疹液中-65℃下存活8年.
病毒先在上呼吸道繁殖,小量病毒侵入血中在單核吞噬系統中繁殖,再次大量進入血循環,形成第二次病毒血癥,侵襲皮膚及內臟,引起發病.
現代醫學病因病理
病毒由呼吸道侵入,在粘膜上生長繁殖後入血及淋巴液,在網狀內皮細胞系統再次增殖,侵入血液引起第二次病毒血癥和全身病變,主要損害部位在皮膚,皮疹分批出現與間歇性病毒血癥有關.隨後出現特異性免疫反應,病毒血癥消失,癥狀緩解.當免疫功能低下時易發生嚴重的全身播散性水痘.有的病例病變可累及內臟.部分病毒沿感覺神經末梢傳入.長期潛伏於脊神經後根神經節等處,形成慢性潛伏性感染.機體免疫力下降時(如患惡性腫瘤,受刺激)病毒被激活,導致神經節炎,並沿神經下行至相應的皮膚節段,造成簇狀皰疹及神經痛,稱為帶狀皰疹.
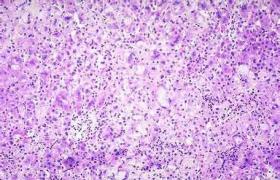
水痘病變主要在表皮棘細胞.細胞變性、水腫形成囊狀細胞,後者液化及組織液滲入形成水皰,其周圍及基底部有充血、單核細胞和多核巨細胞浸潤,多核巨細胞核內有嗜酸性包涵體.水皰內含大量病毒.開始時透明,後因上皮細胞脫落及白細胞侵入而變濁,繼發感染後可變為膿皰.皮膚損害表淺,脫痂後不留瘢痕.粘膜皰疹易形成潰瘍,亦易愈合.水痘個別病例病變可累及肺、食管、胃、小腸、肝、腎上腺、胰等處,引起局部充血、出血、炎細胞侵潤及局灶性壞死.帶狀皰疹受累的神經節可出現炎細胞浸潤、出血、灶性壞死及纖維性變.
病毒先在鼻咽部繁殖,然後侵入血液,可能在單核吞噬細胞中復制,並向全身擴散,故病毒血癥是全身癥狀和皮膚粘膜發疹的基礎.病變主要在皮膚的棘狀細胞層,呈退行性變性及細胞內水腫,形成囊狀細胞,核內有嗜酸性包涵體.囊狀細胞或多核巨細胞裂解及組織液滲入後,即形成皰疹.真皮有毛細血管擴張和單核細胞浸潤.
粘膜病變與皮疹類似,但皰疹常破裂形成小潰瘍.此外,在個別死亡病例屍檢中,發現許多臟器如食管、肝、胰、腎盂、輸尿管、膀胱、腎上腺等有小灶和結節狀實變區,伴多個出血灶,鏡下見肺間質的滲出液主要為紅細胞、纖維素及含嗜酸性小體的多核巨細胞.水痘腦炎與麻疹腦炎和其他感染後腦炎相似,表現為血管周圍的脫髓鞘改變.
水痘 水泡 水瘡 水花
水痘 水泡 水瘡 水花症状
1.臨床癥狀
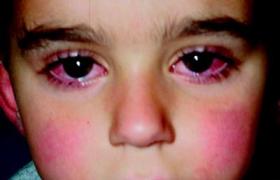
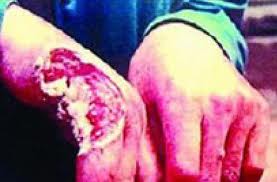
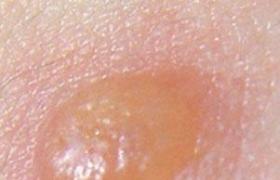
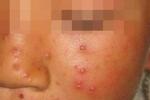
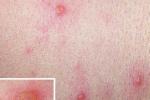
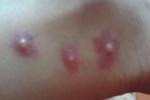
(1)病程約為2周.皮損特征為皮損陸續分批發生,可見丘疹、水皰、結痂性損害同時存在,皮疹綠豆大小,周圍繞有紅暈,結痂脫落後一般不留瘢痕.黏膜也可發疹.皮損常呈向心性分佈,以軀幹為多,棉佈及四肢較少,掌拓大小.
(2)少數患兒可繼發病毒性腦炎、肺炎、及血小板減少性紫癜.
2.誤診分析水痘是一種常見病,但是容易誤診為丘疹性蕁麻疹、深膿皰瘡等,對這些疾病應掌握其臨床特點.
(1)丘疹性蕁麻疹:皮損為梭形水腫性丘疹,數目較少,四肢散在,衣服遮蓋部位常分群分佈.丘疹長軸與皮紋平行,其中央部有針尖或粟粒大小,自覺劇癢.
(2)深膿皰瘡:好發於面部及四肢等暴露部位,皮損以膿皰為主,皮損數目少,無分批出現的特點,多見於夏季.
水痘 水泡 水瘡 水花
水痘 水泡 水瘡 水花检查
輔助檢查
可選作下列實驗室檢查:
取新鮮皰疹內液體作電鏡檢查可見到皰疹病毒顆粒能快速和天花病毒相鑒別
在起病3天內取皰疹內液體接種人胚羊膜組織病毒分離陽性率較高
血清學檢查常用的為補體結合試驗水痘病人於出診後1~4天血清中即出現補體結合抗體2~6周達高峰6~12個月後逐漸下降亦可用間接熒光抗體法檢測④PCR方法檢測鼻咽部分泌物VZVDNA為敏感和快速的早期診斷手段.
血象白細胞總數正常或稍增高.
皰疹刮片或組織活檢,刮取新鮮皰疹基底物用瑞氏或姬姆薩染色檢查多核巨細胞,用酸性染色檢查核內包涵體.
病毒分離在起病3天內取皰疹液做細胞培養,其病毒分離陽性率高,後用免疫熒光,酶聯免疫吸咐試驗及放射免疫等方法鑒定.也可取新鮮皰疹內液直接做電鏡檢查.
鑒別診斷
該病應與下列疾病相鑒別:
膿皰病:好發於鼻唇周圍和四肢暴露部位.易形成膿皰及黃色厚痂,經搔抓而播散.不成批出現,無全身癥狀.
帶狀皰疹:皰疹呈成簇狀排列,沿身體一側的皮膚周圍神經分佈,不對稱,有局部疼痛.
丘疹樣蕁麻疹:系嬰幼兒皮膚過敏性疾病.皮疹為紅色丘疹,頂端有小水皰,無紅暈,分批出現,離心性分佈,不累及頭部和口腔.
皰疹性濕疹(Kaposi水痘樣皮疹):當濕疹兼患單純皰疹感染.臨床表現多急起、高熱、虛脫及水痘樣皮疹,常呈暴發性病程,病死率高,皮膚受累面積廣,體液大量丟失,導致水電解質紊亂、休克或繼發性感染而死亡.
苔蘚樣蕁麻疹:多見於嬰幼兒.皮疹尖端稍似皰疹,但較水痘小而堅實,多分佈於四肢、軀幹,分批出現紅色丘疹、瘙癢.多有過敏史及昆蟲叮咬或腸蛔蟲感染史.
手足口病:多見於4歲以下小兒.四肢遠端如手掌、足底或指、趾間出現水皰疹,很少形成潰瘍,不結痂.病原體為柯薩奇A16、10、17型腸道病毒等.
水痘 水泡 水瘡 水花预防
基本方法
該病的預防重點在管理傳染源,隔離患者至全部癥疹為止.對有接觸史的高度易感者可在3日內註射水痘帶狀皰疹免疫球蛋白或高效價帶狀皰疹免疫血漿,以減少發病的危險性.
隔離患者至全部皮疹結痂或出疹後7天.其污染物、用具可用煮沸或暴曬法消毒.接觸水痘的易感者應留檢3周,也可早期應用丙種球蛋白(0.4-0.6ml/kg)或帶狀皰疹免疫球蛋白5ml,可明顯降低水痘的發病率,減輕癥狀.最近幾年研制的水痘病毒活疫苗,用於正常易感兒童預防有效.
隔離患兒至全部皮疹結痂為止,盡量避免易感兒接觸水痘,可接種水痘減毒活疫苗,接觸水痘後3日內接種仍然有效,故可給予正在進行激素治療的接觸者.保護免疫低下易感兒,可在接觸後盡早肌註水痘-帶狀皰疹免疫球蛋白2-5ml,可降低發病率與減輕病情,正在使用激素者,應酌情減低用量或停藥.
疫苗接種
水痘疫苗自1995年以來被人們所使用來對抗這種疾病.一些國傢要求兒童在進入小學前接種疫苗.但是疫苗保護不是終身的,在第一次接種疫苗後五年後有必要再次接種疫苗.接種疫苗後的通常反應是:
註射後42天發燒至38.9℃
註射後兩天在註射部位疼痛、瘙癢
在註射後8到19天在註射部位出現皮疹,如果出現,便有傳染性
在註射後5到26天在身體的其他部位出現皮疹.一旦出現這種情況,便有傳染性
當反應發生時應該做什麼?控制發燒及減輕不適,吃含有對乙酰氨基酚(又名撲熱息痛)的藥.(在中國常見藥物名:百服寧、必理通、泰諾、撲熱息痛、醋氨酚)